Острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризующееся лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью - это ветряная оспа или ветрянка у детей. Из этой статьи вы узнаете основные причины и симптомы ветрянки у детей, о том как проводится лечение ветрянки у малышей, и какие меры профилактики вы можете проводить, чтобы оградить своего ребенка от этого заболевания.

Причины ветрянки у детей
Ветряная оспа описана итальянскими врачами V. Vidius и F. Ingrassia еще в XVI веке. До середины XIX столетия ее рассматривали как клинический вариант натуральной оспы. После эпидемии натуральной оспы в 1868 - 1874 гг. оспа признана самостоятельным заболеванием. Термин "varicella" введен в 1872 г. Vogel. В 1888 г. венгерским врачом J. Bokay показана эпидемиологическая общность оспы и опоясывающего герпеса. Элементарные тельца возбудителя в содержимом везикулезных высыпаний обнаружил H.Aragao в 1911г.; на культуре тканей вирус впервые культивировал Т. Н. Weller в 1953 г. В нашей стране большой вклад в изучение заболевания внесли Н. Ф. Филатов, В. Н. Верцнер, Т.Т.Стуке, М.А.Скворцов, А.Г.Рахманова, Ю. В. Лобзин, Б. М. Тайц.
Этиология ветрянки
Возбудитель - вирус Varicetta-Zoster - относится к семейству Herpesviridae, подсемейству сх-вирусов 3-го типа, содержит ДНК. Размеры вириона достигают 150-200 нм в диаметре. Вирус поражает ядра клеток с формированием эозинофильных внутриядерных включений, может вызывать образование гигантских многоядерных клеток. Возбудитель неустойчив во внешней среде, инактивируется при +50-52° С в течение 30 мин, чувствителен к ультрафиолетовому облучению, хорошо переносит низкие температуры, повторные замораживания и оттаивания.
Эпидемиология ветрянки
Источником инфекции является человек, больной ветряной оспой и опоясывающим герпесом. Больной заразен с последних 2 дней инкубационного периода до 5 дня с момента появления последней везикулы.
Механизмы передачи: капельный, контактный. Пути передачи - воздушно-капельный; редко - контактно-бытовой, вертикальный. Возбудитель потоком воздуха может переноситься на большие расстояния (в соседние комнаты, с одного этажа здания на другой).
Восприимчивость к ветряной оспе очень высокая. Индекс контагиозности - 100%.
Заболеваемость чрезвычайно высокая. Болеют преимущественно дети дошкольного возраста.
Сезонность: заболеваемость повышается в осенне-зимний период.
Периодичность ветрянки
Выраженные периодические подъемы и спады заболеваемости отсутствуют.
Иммунитет после перенесенного заболевания стойкий. Повторные случаи ветряной оспы встречаются очень редко. Однако вирус персистирует в организме пожизненно и при снижении защитных сил макроорганизма обусловливает развитие опоясывающего герпеса.
Летальные исходы возможны у больных с генерализованными, геморрагическими, гангренозными, буллезными формами заболевания и при развитии бактериальных осложнений.
Патогенез ветрянки
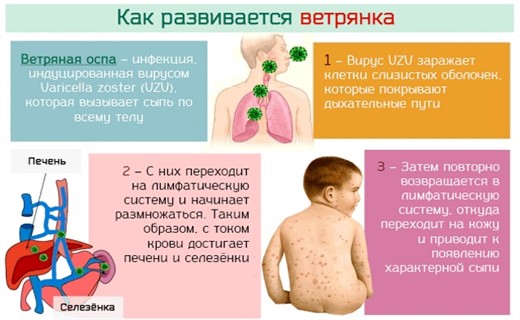
Входными воротами являются слизистые оболочки верхних дыхательных путей. Вероятно, здесь происходит репликация и первичное накопление вируса, откуда он по лимфатическим путям проникает в кровь и разносится по всему организму. Вирус ветряной оспы имеет тропизм к клеткам шиловидного слоя кожи и эпителия слизистых оболочек, фиксируется в них, вызывает дистрофические изменения с образованием характерных пузырьков (везикул), наполненных серозным содержимым. Типичные высыпания также отмечаются на слизистых оболочках полости рта, верхних дыхательных путей, редко - мочевыводящих путей и желудочно-кишечного тракта.
У больных с генерализованными формами инфекции поражаются внутренние органы - печень, легкие, мозговые оболочки, вещество головного мозга, в которых выявляются мелкие очаги некроза с кровоизлияниями по периферии. Кроме того, вирус обладает тропизмом к нервной ткани и вызывает поражения межпозвоночных спинальных ганглиев, ганглиев лицевого и тройничного нервов, где длительно сохраняется в латентном состоянии. В случае снижения иммунологической реактивности макроорганизма происходит реактивация инфекции: вирус по чувствительным нервам достигает кожи и вызывает развитие клинических проявлений в виде опоясывающего герпеса.
Симптомы ветрянки у детей
Симптом появления ветрянки у ребенка - сыпь
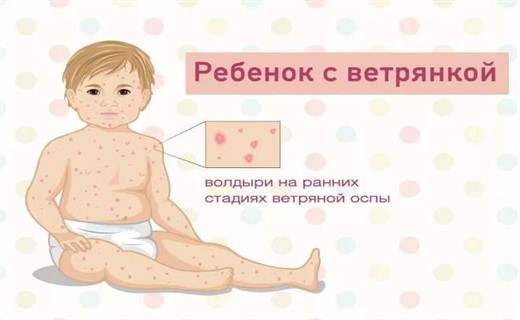
Как выглядит ветрянка у детей до года? У грудных детей за 1 – 5 дней до появления сыпи могут наблюдаться такие первые признаки ветрянки у малышей: вялость, беспокойство, отсутствие аппетита, иногда рвота и учащение стула. Начинающая ветрянка у ребенка начинается с основного симптома: сыпи, появления небольших красных точек или бугорков – на лице и теле новорожденного. Бугорки немного похожи на прыщики, которые заполнены водянистой жидкостью. Спустя некоторое время прыщики начинают лопаться, а после их высыхания образуются корочки. Как правило, такие высыпания начинаются с головы – там, где есть волосы. Высыпания при ветрянке также могут образовываться на конъюнктивах глаз и слизистых оболочках, причем врачи отмечают неравномерность и полиморфизм таких высыпания – одновременно на теле ребенка можно обнаружить и узелки, и водянистые прыщики, и засушенные корочки. Лечение должно быть начато оперативно.
Симптом ветрянки у ребенка - температура
Продолжительность образования симптомов на теле не превышает пяти дней. Иногда ветрянка у малыша может сопровождаться и повышением температуры, однако в большинстве случае это вирусное заболевание, перенесенное в детстве, гораздо безопаснее, нежели эта же болезнь, перенесенная во взрослом возрасте.
Тяжело симптомы ветрянки у малышей до года могут проявляться только в том случае, если малыши находятся на гормональном лечении. Консультации специалистов в данном случае просто необходимы, ведь скорее всего вам потребуется несколько иное лечение ветрянки у мальчиков и девочек, чем для тех, которые до вируса были абсолютно здоровы.
Признаки начинающейся ветрянки у детей старшего возраста
Инкубационный период ветрянки – от 11 до 21 дня. У больного без продромального периода в течение первых 24 часов появляется основной симптом заболевания: особенная сыпь, сопровождающаяся подъемом температуры, головной болью, плохим общим самочувствием.
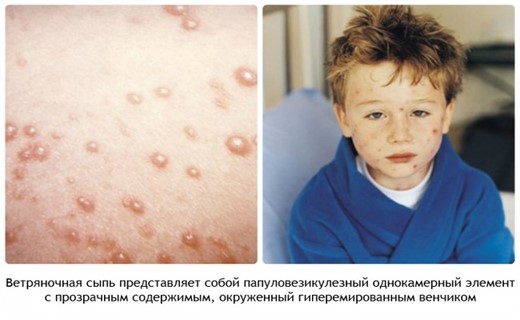
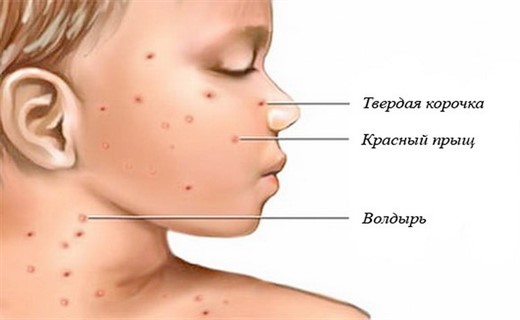
Ветрянка у ребенка начинается на лице, высыпания появляются также на волосистой части головы, туловище, и за короткий срок сыпь покрывает все тело. Отдельные элементы сыпи сначала имеют вид розеол – красных пятнышек величиной с булавочную головку, которые потом краснеют и становятся размером с чечевицу, далее быстро превращаются в прозрачные, водянистые, быстро мутнеющие пузырьки. Они быстро нагнаиваются, потом лопаются и подсыхают, покрываясь темно-коричневыми (бурыми) корочками.
Последние отпадают, не оставляя рубцов. Характерно и очень важно для диагностики симптомов то, что высыпание происходит не сразу, а волнообразно, в течение нескольких дней. На коже все время появляются свежие элементы сыпи. Можно одновременно наблюдать все стадии сыпи: розеолы, прозрачные, водянистые пузырьки, пузырьки с мутным содержимым, подсыхающие пузырьки, покрытые корочками. Этот так называемый ложный полиморфизм сыпи является характерным симптомом для ветряной оспы.
Симптом, по которому выявляют ветрянку у ребенка - пузырьки
Пузырьки на слизистой полости рта, вульвы, слизистой конъюнктивы часто изъязвляются, причиняя боль при глотании, мочеиспускании. Нередко они осложняются присоединением симптомов и необходимости лечения бактериальной инфекции. К счастью, появление язвочек на роговице глаза наблюдается редко. Появление изъязвлений на слизистой оболочке гортани, хотя и редко встречающееся, вызывает симптомы, подобные крупу (охриплость голоса, лающий кашель). Сыпь сопровождается зудом. Дети расчесывают кожу, беспокойны, не находят себе места. Маленькие язвочки на слизистой рта являются причиной отсутствия аппетита. Каждое новое высыпание часто сопровождается повышением температуры. Лихорадка, высыпание пузырьков и отпадение корочек происходит на протяжении 2 – 3 недель. Общее состояние зависит от тяжести симптомов. У ребенка нарушается сон, понижается аппетит, появляется раздражительность. Лечение нужно проводить под тщательным руководством врача.
Виды ветрянки у детей
Ветрянка у маленьких детей классифицируется:
По типу:
Типичные.
Атипичные:
- рудиментарная;
- пустулезная;
- буллезная;
- геморрагическая;
- гангренозная;
- генерализованная (висцеральная).
По тяжести:
- Легкая форма.
- Среднетяжелая форма.
- Тяжелая форма.
Критерии тяжести:
- выраженность синдрома интоксикации;
- выраженность местных изменений.
По течению (по характеру):
Гладкое.
Негладкое:
- с осложнениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Формы ветрянки у детей
Выделяют типичные и атипичные формы заболевания.
Типичная форма ветрянки у ребенка
К типичной ветряной оспе относят случаи, проявляющиеся характерными пузырьковыми высыпаниями. В соответствии с выраженностью сыпи и общих проявлений типичную оспу делят на лёгкую, среднетяжёлую и тяжёлую формы.
- При лёгких формах сыпь скудная, слизистые оболочки обычно не поражаются. Температура тела повышается до 37,5 - 38 °С. Общие симптомы интоксикации практически отсутствуют. Лечение не долгое.
- При среднетяжёлой форме высыпания обильные, температура тела повышается до 39 °С. Симптомы интоксикации выражены умеренно.
- При тяжёлой форме высыпания чрезвычайно обильные, температура тела бывает выше 39 °С. Возможно развитие специфической пневмонии и других осложнений.
Атипичная форма ветрянки у детей
К атипичной ветряной оспе относят рудиментарную, генерализованную, гангренозную и геморрагическую формы.
- Рудиментарная форма обычно развивается у малышей, получавших в инкубационном периоде Ig, и проявляется розеолёзнопапулёзными высыпаниями с единичными пузырьками. Лихорадка, как правило, отсутствует, общее состояние ребёнка не страдает.
- Генерализованная форма характеризуется тяжёлым течением с поражением различных органов (лёгких, почек, головного мозга и т.д.) Эта форма обычно развивается у малышей с иммунодефицитом или новорождённых.
- Гангренозная форма чаще возникает у ослабленных больных при присоединении вторичной бактериальной инфекции. В таких случаях на месте везикулярных элементов происходит нагноение, приводящее к образованию глубоких, сливающихся друг с другом язв.
- Геморрагическая форма может развиться у мальчиков и девочек с различными нарушениями свёртывающей системы крови. В таких случаях содержимое везикул становится геморрагическим. Также могут быть кровоизлияния в кожу и слизистые оболочки, носовые кровотечения и т.д.
Течение ветряной оспы может быть гладким и осложнённым. Осложнения развиваются редко. Различают специфические осложнения, обусловленные действием самого вируса (менингоэнцефалит, поражение лицевого и зрительного нервов, поперечный миелит, нефриты, миокардиты, гепатиты, кератиты и др.), и бактериальные, развивающиеся в результате присоединения вторичной инфекции (флегмона, рожа, абсцесс, лимфаденит, импетиго, стоматит, круп, пневмония, гнойный конъюнктивит).
Диагностика ветрянки у детей
Опорно-диагностические симптомы ветрянки:
- контакт с больным оспой или опоясывающим герпесом;
- синдром интоксикации;
- неправильный тип температурной кривой;
- везикулезная сыпь на коже и слизистых оболочках;
- ложный полиморфизм сыпи.
Лабораторная диагностика ветрянки
- Специфические методы: вирусологический – выделение вируса на эмбриональных культурах клеток человека.
Экспресс методы, микроскопический – выявление телец Арагао (скопления вируса) в окрашенных серебрением по Морозову мазках жидкости везикул при обычной или электронной микроскопии; иммунофлюоресцентный – обнаружение антигенов вируса в мазках-отпечатках из содержимого везикул. Серологический метод – используют РСК. Диагностическим является нарастание титра специфических антител в 4 раза и более.
- Неспецифические методы: гематологический – в клиническом анализе крови отмечаются лейкопения, лимфоцитоз, нормальная СОЭ.
Дифференциальная диагностика ветрянки
Наибольшие трудности представляет дифференциальная диагностика с различными формами стрептодермии (импетигенозной, буллезной). Заболевание приходится дифференцировать от герпангины, натуральной оспы, строфулюса, простого герпеса, укусов насекомых.
Импетиго отличается от оспы преимущественной локализацией сыпи на лице и руках; пузырьки не напряжены, содержимое их быстро становится серозно-гнойным и подсыхает с образованием рыхлой соломенно-желтой корки.
Буллезная форма стрептодермии может начинаться с появления небольших пузырьков. Они правильной круглой формы, быстро увеличиваются и становятся плоскими, напряженными. Стенка их легко надрывается, образуются эрозии с обрывками пузырей по краям.
Строфулюс характеризуется появлением красных зудящих папул, развитием плотных восковидных узелков, расположенных симметрично на конечностях, ягодицах, в области поясницы. Элементы сыпи, как правило, отсутствуют на лице и волосистой части головы. Температура тела остается нормальной. Слизистые оболочки полости рта не поражаются.
Как правило, генерализованные формы простого герпеса возникают у деток первого года жизни, протекают с явлениями нейротоксикоза. Может отмечаться лимфаденопатия, гепатоспленомегалия, поражение внутренних органов. Высыпания в виде группирующихся пузырьков расположены, преимущественно, на открытых участках тела, имеют склонность к слиянию с образованием массивных корок.
Лечение ветрянки у детей
Обязательно сообщите о симптомах ветрянки у ребенка в школу или детский сад. Чтобы исключить появление ранок, рубцов, подстригите ребенку очень коротко ногти и мойте ему руки бактерицидным мылом, ежедневно меняйте белье, через день можно купать ребенка при ветрянке в бледно-розовом растворе перманганата калия, стараясь высушить кожу легкими прикосновениями полотенца, не допуская повреждения высыпаний. Маленьким детям необходимо надевать хлопчатобумажные рукавички.
В нашей стране, чтобы провести лечение заболевания, традиционно используют спиртовые растворы анилиновых красок (1 – 2% раствор бриллиантовой зелени, метилового фиолетового, метиленового синего, перманганата калия) для лечения ветрянки. Очень хорошо использовать настойку календулы, нежно нанося ее на везикулы, идеальный вариант – раствор эозина.
После приема пищи обязательно полоскать рот растворами антисептиков. При легких и среднетяжелых симптомах у пациентов с иммунологической недостаточностью терапия направлена на профилактику вторичных бактериальных осложнений. Для этого ежедневно меняют одежду и смазывают везикулы.
Ацикловир при ветрянке у детей
Чем мазать ветрянку у ребенка кроме зеленки? Средством этиотропного лечения является «Ацикловир». Его применение показано для лечения:
- пациентам с онкогематологическими заболеваниями, реципиентам органов;
- больным, получающим кортикостероидные препараты;
- детям с врожденной иммунологической недостаточностью;
- детям с ВИЧ-инфекцией;
- при врожденной ветрянке;
- ветрянке, осложненной поражением нервной системы, гепатитом, тромбоцитопенией, пневмонией;
- тяжелых формах.
Кроме «Ацикловира», эффективными препаратами являются «Фамцикловир», «Валацикловир», «Ганцикловир». При тяжелых формах ветрянки, особенно у новорожденных и детей первого года жизни, можно использовать специфический иммуноглобулин (варицелозостерный).
Стандартное медикаментозное лечение ветрянки у детей
- «Энгистол» (таблетки) применяется в виде инициирующей терапии: прием возрастной дозы под язык каждые 15 мин в течение 2 часов. Затем 1 – 2 дня каждые 2 часа, далее – 3 раза в день до выздоровления и в течение 3 – 4 дней после выздоровления;
- «Вибуркол» (ректальные свечи) – до исчезновения симптомов ветрянки и общей интоксикации.
Дополнительная антигомотоксическая терапия при лечении ветрянки у детей
- Траумель С» (таблетки) при затяжном процессе, курс чтобы лечить ветрянку 7 – 10 дней;
- «Эхинацея композитум» (раствор для инъекций) при осложнениях (пневмония, энцефалит и др.) подкожно или внутримышечно 2 раза в неделю, курс – 2 недели;
- «Лимфомиозот» (капли) при лимфаденопатии в возрастной дозе 3 раза в день, курс лечения 2 недели.
Детям до 3 лет, которые были в контакте с больным ветряной оспой и ранее не болели, не разрешается посещать детские учреждения с 10-го по 21-й день с момента контакта.
Средства лечения ветрянки у детей
Этиотропная терапия используется только при тяжелых формах заболевания. Чтобы провести лечение применяют ацикловир (зовиракс), специфический варицелло-зостерный иммуноглобулин (из расчета 0,2 мл/кг), а также препараты интерферона и его индукторы. При развитии гнойных осложнений назначают антибиотики.
Диспансерное наблюдение проводят за детьми, перенесшими осложненные формы ветряной оспы (энцефалит и др).
Препараты для лечения осложненной ветрянки
Антимониум крудум (Antimonium crudum)
- Ребенок раздражительный, его невозможно успокоить.
- Ребенок хочет, чтобы его оставили в покое.
- Язык с толстым белым налетом.
- Заболевание сопровождается кашлем или бронхитом.
Антимониум тартарикум (Antimonium tartaricum)
- Ребенок сонный, вялый, у него жалкий вид.
- Заболевание сопровождается кашлем или бронхитом.
- Сыпь появляется медленно.
- Пузырьки сыпи наполнены гноем.
- Тошнота.
Пульсатилла (Pulsatilla)
- Ребенок плаксивый, хочет, чтобы его приласкали и побыли с ним.
- Ребенку не нравится в тепле, он хочет на свежий воздух.
- Жажда и озноб могут отсутствовать.
Рус токсикодендрон (Rhus toxicodendron)
- Сильный зуд и беспокойство.
- Лечение им необходимо когда ребенок вертится и выгибается из-за зуда.
- Следует использовать именно этот препарат чтобы лечить ветрянку, если зуд является единственным симптомом.
Важно помнить, что при кашле необходимо выбрать препарат. Осмотрев язык, решите, нужен ли вашему ребенку Антимониум крудум или Антимониум тартарикум.
Сульфур (Sulphur)
- Часто этот препарат показан в конце заболевания, если ветряная оспа затягивается.
- Зуд усиливается, когда ребенок находится в теплой постели или ванне.
- Непреодолимое желание почесаться.
Как лечить ветрянку у детей?
Таблица. Терапия детей, больных ветряной оспой
| Лечение | Формы тяжести | ||
| легкая | среднетяжелая | тяжелая | |
| Режим | Постельный на весь период высыпания | ||
| Диета | Молочно-растительная, механически и термически щадящая с использованием БАД (лайфпак юниор+, лайфпак сеньор, детокс+, урсул, антиок+, памин вижион, мистик, гипер, биск, эктиви, хромвитал+) | ||
| Этиотропная терапия | Не проводится | Ацикловир, валацикловир, фамцикловир, видарабин в/в | |
| Симптоматическая терапия | — Жаропонижающие средства: парацетамол per os, ибупрофен per os, анальгин per os, в/м, – Обработка элементов сыпи на коже спиртовыми растворами анилиновых красителей; — Полоскание полости рта 0,1% раствором перманганата калия, настоями трав; — Обработка афт водными растворами анилиновых красителей, тантум верде; — При наслоении вторичной бактериальной инфекции – антибиотики (азитромицин, амоксициллин, цефалексин) | ||
Как лечить ветрянку у детей, чтобы не оставались рубцы?
Практически у каждого человека переболевшего ветрянкой можно найти ее следы в виде небольших рубцов на коже. Причиной появления рубцов является неправильный подход к лечению. Почему то многие врачи советуют родителям вскрывать пузырьки оспы и обильно, по несколько раз в день мазать зеленкой. Но зеленка не уничтожает вирус-возбудитель. Ее назначение дезинфекция ранки оставшейся после лопнувшего пузырька при симптомах ветрянки, а так же подсушивание для скорейшего образования корки. Не следует лить зеленку на ребенка по несколько раз в день, иначе это приведет к нарушению баланса полезных и вредных микроорганизмов и пересушит ранки на коже малыша, что, несомненно, ведет к рубцеванию. Конечно, совсем не использовать антисептики (раствор бриллиантовой зеленки или водный раствор марганцовки) тоже нельзя, но пользоваться ими нужно с осторожностью. Для облегчения участи ребенка при температуре давайте жаропонижающее, а для уменьшения зуда воспользуйтесь антигистаминными препаратами.
Чем обрабатывать ветрянку у детей?
Лечение больных ветрянкой проводят в домашних условиях. Госпитализации в мельцеровские боксы подлежат дети с тяжелыми, осложненными формами болезни, а также по эпидемическим показаниям. Режим для лечения - постельный на острый период.
Диета при ветрянке - по возрасту, механически щадящая, богатая витаминами. Большое внимание следует уделять уходу за больным ребенком: строго следить за чистотой постельного и нательного белья, одежды, рук, игрушек. Везикулы на коже следует смазывать 1% спиртовым раствором бриллиантового зеленого или 2-5% раствором перманганата калия; высыпания на слизистых оболочках обрабатывают водными растворами анилиновых красителей. Рекомендуется полоскание полости рта после еды.
Когда нужна консультация врача при лечении ветрянки?
- Если корочки гноятся или кровоточат;
- Если высокая температура держится более 2 дней;
- В случае появления симптомов, не свойственных этой болезни (рвота, состояние оцепенения, тремор, атаксия).
Осложнение при лечении ветрянки у детей
Помимо дополнительного инфицирования, ветрянка у ребенка может быть опасна развитием симптомов менингита, нефрита (воспаление почек), миокардита. Впрочем, последние осложнения являются редкостью. Могут возникать в связи с присоединением вторичной микробной флоры. Наблюдаются лимфаденит, рожа, абсцесс, флегмона, менингоэнцефалит (к счастью, подобное осложнение бывает редко).
Профилактика ветрянки у детей
Дети, которые еще не болели ветрянкой, но находились в одном коллективе с заболевшим, изолируются на время инкубационного периода, т. е. с 11-го по 21-й день от первого контакта с больным.
С целью активной специфической профилактики за рубежом используют живую аттенуированную варицелло-зостерную вакцину. Пассивная специфическая профилактика (введение специфического варицелло-зостерного иммуноглобулина) показана контактным детям "группы риска" (с заболеваниями крови, различными иммунодефицитными состояниями), а также контактным беременным, не болевшим оспой (опоясывающим герпесом).
Вакцинация от ветрянки детей
Каждый десятый ребенок, который прошел вакцинацию от ветрянки, заболевает ей в будущем. У привитых ребят симптомы ветрянки проявляются в легкой форме. У ребенка появляются незначительные высыпания, как правило, отсутствует повышение температуры, а сами симптомы проходят через несколько дней. У непривитых малышей ветрянка длится в среднем в течение 7 - 10 дней, на коже появляются сотни водяных пузырьков и поднимается высокая температура.
Если не привитый ребенок находился в контакте с ребенком, больным ветрянкой, то непривитому может быть сделана вакцина в течение 72 часов для того, чтобы в дальнейшем ветрянка протекала с симптомами легкой формы. К сожалению, вакцинация за несколько дней до начала заболевания нс является такой же эффективной, как если бы ее сделали за несколько недель или месяцев до начала болезни.
Детям до 1 года вакцинация не проводится, потому что считается, что в этом возрасте она не будет эффективной.
Врожденная ветрянка у детей
При инфицировании ветрянкой в первые 4 месяца беременности может происходить трансплацентарная передача вируса плоду. Заражение женщины ветрянкой существенно не влияет на вынашивание беременности, однако у новорожденного может наблюдаться "синдром ветряной оспы" - внутриутробная дистрофия, гипопластические конечности, слепота, отставание в психомоторном развитии. При заболевании беременной за 5 - 6 дней до родов первые клинические симптомы появляются у малыша сразу после рождения. Течение болезни, как правило, благоприятное, что обусловлено трансплацентарной передачей плоду специфических антител к ветрянке. При заболевании беременной ветрянкой непосредственно перед родами у новорожденного отсутствуют специфические антитела; клинические симптомы проявляется на 5 - 10-й день жизни. Как протекает ветрянка у детей? тяжело, с поражением внутренних органов (легкие, сердце, почки, кишечник). Болезнь нередко заканчивается летально.
Особенности врожденной ветрянки у детей до 6 месяцев
Дети первых шести месяцев жизни болеют ветрянкой крайне редко, что обусловлено наличием врожденного иммунитета. Однако у 5 - 16% беременных антитела к вирусу ветрянки отсутствуют. У новорожденных, особенно недоношенных, ветрянка протекает крайне тяжело. Характерный симптом продромальный период: при нормальной или субфебрильной температуре тела отмечаются вялость, беспокойство, снижение аппетита, иногда рвота и учащение стула. Такой симптом как сыпь появляется на 2 - 5-е сутки, обильная, полиморфная, с характерным последовательным развитием элементов. У больных выражена интоксикация, возможны судороги, потеря сознания. У новорожденных нередко диагностируются геморрагические, гангренозные и висцеральные формы болезни. В ряде случаев при введении в инкубационном периоде иммуноглобулина (плазмы, крови) ветрянка может протекать в легкой и даже рудиментарной форме. Часто развиваются неспецифические и специфические осложнения после ветрянки у мальчиков и девочек раннего возраста, болезнь нередко протекает как смешанная инфекция (в сочетании с ОРВИ, стрептококковой и стафилококковой инфекциями). Летальность достигает 20 - 27%.
ДНК-вирус из группы герпеса.
Неонатальная болезнь: развивается при вирусной внутриутробной инфекции плода за 21 день до рождения (при рождении ребенка ранее шестого дня от развития инфекции у матери наступает гибель новорожденного, так как еще нет материнских антител). Имеются поражение кожи по типу типичной ветряной оспы, поражение легких с хрипами, цианозом и геморрагическим компонентом, фокальные некрозы в печени, надпочечниках, почках, кишечнике, тимусе.
Пороки развития: гипоплазия или атрофия конечностей, хориоретинит, катаракта, атрофия зрительного нерва, синдром Горнера (птоз, миоз и энофтальм), рубцовые изменения на коже, атрофия коры.
Последствия: энцефалит, умственная отсталость.
Теперь вы знаете основные причины и симптомы ветрянки у детей, а также о том, как проводится лечение ветрянки у ребенка. Здоровья вашим детям!

