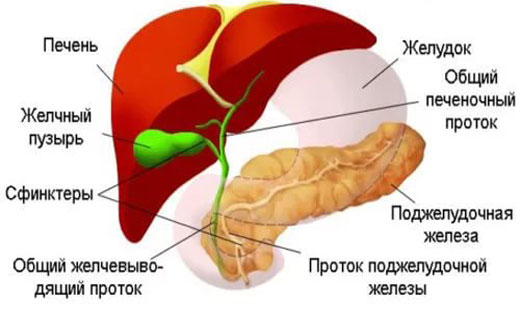
Дискинезия желчевыводящих путей - расстройство тонуса и сократительной способности стенок жёлчных протоков, проявляющееся признаками нарушения оттока жёлчи из общего жёлчного протока и жёлчного пузыря в двенадцатиперстную кишку. Дискинезией болеют преимущественно женщины. Нередко отмечают отчётливую связь симптомов дискинезии желчевыводящих путей с менструальным циклом (возникновение жалоб или большая выраженность их в период менструаций или, наоборот, в климактерический период, а также за 1-4 дня до менструации). Нередко болеют лица молодого возраста (20-40 лет), причинами дискинезии желчевыводящих путей являются астенической конституции, пониженного питания. В этой статье мы рассмотрим симптомы дискинезии желчевыводящих путей и основные причины дискинезии желчевыводящих путей у человека. А также расскажем вам про диагностику дискинезии желчевыводящих путей.
Дискинезия желчевыводящих путей - причины
Основная причина дискинезии лежит нарушение последовательности сокращения и расслабления жёлчных путей и системы сфинктеров. В зависимости от этиологии выделяют первичные и вторичные симптомы дискинезии желчевыводящих путей. Первичные симптомы дискинезии: функциональные заболевания желчевыводящей системы, вызванные расстройством нейрогуморальных регуляторных механизмов. Часто симптомы дискинезии возникают у лиц с выраженной конституциональной ваготонией или симпатикотонией; при диетических погрешностях (употребление недоброкачественной, жирной пищи, нерегулярные её приёмы), малоподвижном образе жизни, ожирении.
Вторичные симптомы дискинезии желчевыводящих путей возникают и по причинам заболеваний других органов, связанных с жёлчными путями рефлекторными и гуморальными путями. Дискинезия желчевыводящих путей нередко является следствием и одним из клинических проявлений общего невроза и различных диэнцефальных расстройств. К развитию симптомов дискинезии желчевыводящих путей могут приводить различные эндокринные расстройства (особенно патология щитовидной железы, надпочечников и яичников).
Симптомы дискинезии желчевыводящих путей возникают также по причинам заболеваний желудка и двенадцатиперстной кишки (симптомы: хронические гастриты, гастродуодениты, язвенная болезнь), тонкой кишки (энтериты), печени и желчевыводящих путей (симптомы: гепатиты, холециститы, холангиты). Нередко дискинезия развивается при хронических воспалительных процессах брюшной полости и малого таза (хронический аппендицит, хронический сальпингоофорит и пр.).
Типы дискинезии желчевыводящих путей
Клинические симптомы дискинезии желчевыводящих путей обусловлены нарушениями двигательной функции жёлчного пузыря и тонуса сфинктеров и зависит от формы дискинезии.
Симптомы дискинезии желчевыводящих путей по гипертонически-гиперкинетическому типу

Дискинезия по гипертонически-гиперкинетическому типу характеризуется симптомами периодически возникающих приступообразных болей в правом подреберье и правой половине живота. Болевой симптом при разных причинах дискинезии желчевыводящих путей является следствием внезапного повышения давления в жёлчном пузыре обычно после погрешностей в диете (причины - употребление жирных, острых, холодных блюд), психоэмоционального напряжения. Симптомы боли возникают или усиливаются через 1 ч и более после еды. Многие больные с дискинезией желчевыводящих путей отмечают симптомы боли в области сердца, сердцебиение. Боль при дискинезии желчевыводящих путей может иррадиировать в правую лопатку, плечо. Иногда приступы болей сопровождаются симптомами: тошнотой, рвотой, нарушением функции кишечника (запорами). Нередко у таких больных с симптомами дискинезии желчевыводящих путей отмечают вазомоторный (симптомы: гипотензия, серцебиение, боли в сердце) и нейровегетативный (симптомы: повышенная раздражительность, нарушение сна, потливость, головные боли) синдромы. Возможны функциональные изменения других органов пищеварения при дискинезии желчевыводящих путей (пилороспазм, гипокинезия желудка, дуоденостаз, гипо- и гиперкинезия толстой кишки). При объективном обследовании иногда отмечается болезненность в проекции жёлчного пузыря. Болевые симптомы, характерные для холецистита, выражены нерезко или отсутствуют. При этом не наблюдается повышения температуры тела, увеличения СОЭ, лейкоцитоза.
В межприступный период дискинезии желчевыводящих путей иногда сохраняется чувство тяжести в правом подреберье. При пальпации живота для диагностики причины дискинезии желчевыводящих путей вне периода обострения отмечается симптомы незначительной болезненности в области жёлчного пузыря и в подложечной области.
Симптомы дискинезии желчевыводящих путей по гипотонически-гипокинетическому типу
Симптомы дискинезии желчевыводящих путей по гипотонически-гипокинетическому типу характеризуется постоянной тупой ноющей болью в правом подреберье без чёткой иррадиации. Сильные эмоции и приём пищи усиливают болевые ощущения и чувство распирания в правом подреберье. Больные часто жалуются на снижение аппетита, отрыжку воздухом, тошноту, горечь во рту, вздутие живота, запор (реже понос). При пальпации обнаруживают умеренную болезненность в области жёлчного пузыря.
Симптомы дискинезии желчевыводящих путей
Патогенез заболевания вариабелен при различных формах дискинезии, но всегда сводится к нарушению нейрогуморальной регуляции моторики желчевыводящих путей. Симптомы симпатикотонии или ваготонии, возникающие по причине неврозов, диэнцефальных расстройств или конституциональных особенностей функционирования вегетативной нервной системы, приводит к стойкой гипотонии или гипертонии желчевыводящих путей и развитию соответствующей формы дискинезии. Кроме того, дистония вегетативной нервной системы приводит к дисбалансу в выработке холецистокинина и ингибитора его выделения антихолецистокинина, что усугубляет нарушения моторики. Заболевания щитовидной железы, надпочечников и яичников, сопровождающиеся симптомами гормональной недостаточности, являются причинами гипотонии желчевыводящих путей. Развитие дискинезии желчевыводящих путей при заболеваниях органов ЖКТ может быть обусловлено несколькими причинами:
- Заболевания двенадцатиперстной кишки, желудка и тонкой кишки являются причинами симптомов нарушения секреции холецистокинина, гастрина, секретина и других кишечных нейропептидов, прямо или косвенно воздействующих на моторику желчевыводящих путей.
- При хронических воспалительных процессах в органах брюшной полости и малого таза развитие симптомов дискинезии желчевыводящих путей связано с висцеро-висцеральными рефлексами с поражённых органов на желчевыводящие пути.
- При гепатитах, холангитах, холециститах развитие дискинезии желчевыводящих путей связан с причинами воспалительными изменениями в желчевыводящих путях, в результате чего изменяется их реактивность и чувствительность к нейрогуморальным воздействиям.
- Развитие симптомов дискинезии желчевыводящих путей при воспалительных заболеваниях ЖКТ бактериальной или вирусной природы связано с воздействием токсинов на нервно-мышечный аппарат жёлчного пузыря и жёлчных протоков.
- Развитие симптомов дискинезии желчевыводящих путей при диетических погрешностях и нарушениях ритма питания связано главным образом с нарушением нормального ритма секреции кишечных нейропептидов, регулирующих моторику желчевыводящих путей.
Диагностика дискинезии желчевыводящих путей
Основной метод диагностики нарушений моторики желчевыводящей системы при дискинезии желчевыводящих путей - УЗИ. Оно позволяет выявить симптомы нарушения гомогенности жёлчи, "отключённый" жёлчный пузырь (для дифференциальной диагностики с желчнокаменной болезнью), в 80% случаев даёт информацию об анатомо-топографическом состоянии жёлчного пузыря и в 45% - о состоянии крупных жёлчных протоков. УЗИ желчевыводящих путей проводят не ранее 12 ч после еды. Для оценки функциональной способности жёлчного пузыря определяют его объём (используя табличные данные) до и после (через 30 мин) желчегонного завтрака (2 сырых яичных желтка или 20 г сорбита в 50-100 мл тёплой воды). В норме после желчегонного завтрака объём жёлчного пузыря сокращается на 40% при дискинезии желчевыводящих путей.
При гипокинетической дискинезии желчевыводящих путей жёлчный пузырь может иметь как нормальные, так и несколько увеличенные размеры. При отсутствии холецистита его стенки не изменены. Опорожнение замедленное (больше 30 мин) и недостаточное (менее чем на 40% ). При симптомах гиперкинетической дискинезии желчевыводящих путей жёлчный пузырь округлой формы (а не грушевидной, как в норме), его тонус повышен. Опорожнение ускоренное (быстрее 30 мин).
Рентгенологические методы диагностики дискинезии желчевыводящих путей
Из рентгенологических методов диагностики при дискинезии желчевыводящих путей используют холецистографию и холангиографию. С их помощью также можно оценить моторику желчевыводящих путей. Холецистография основана на пероральном введении йодсодержащего контрастного вещества (холевид, йопагност, билитраст), который проникает в жёлчь. Жёлчный пузырь исследуют до и после желчегонного завтрака. Холангиографии. Для проведения холангиографии при симптомах дискинезии желчевыводящих путей внутривенно вводят контрастное вещество (билигност), контрольные снимки делают через 15, 30 и 45 мин. Метод позволяет определить расширение вне- и внутри-печёночных жёлчных протоков, нарушение сократительной функции жёлчного пузыря.
Лабораторные методы диагностики дискинезии желчевыводящих путей
Важный метод диагностики симптомов нарушений моторной функции желчевыводящей системы - фракционное дуоденальное зондирование, прочие методы имеют значение только при проведении дифференциальной диагностики (в частности, с холециститом), так как для дискинезии желчевыводящих путей изменения лабораторных данных не характерны. Многомоментное дуоденальное зондирование позволяет разграничить нарушения тонуса и сократительно-эвакуаторной функции жёлчного пузыря; определить состояние сфинктерного аппарата внепечёночных жёлчных путей. Дуоденальное зондирование не должно вызывать болезненных ощущений. Появление болей на различных этапах зондирования при дискинезии желчевыводящих путей указывает на наличие препятствий в системе желчевыводящих путей. В зависимости от времени наступления соответствующего рефлекса, продолжительности выделения жёлчи и её объёма в ответ на раздражитель можно сделать вывод о степени выраженности патологических изменений.
При симптомах гипокинетической формы дискинезии после введения стимулятора отмечают уменьшение или исчезновение болей в правом подреберье. Пузырный рефлекс ослаблен: жёлчь выделяется медленно, с большими промежутками (нередко после повторного введения раздражителя). Количество пузырной (порция В) жёлчи увеличено (может достигать 100-150 мл при норме 30-70 мл), в порциях А и С изменений нет. При симптомах гиперкинетической формы дискинезии желчевыводящих путей после введения раздражителя возможны признаки появления или усиления болей в правом подреберье. Количество жёлчи в порциях В и С (из печёночных протоков) уменьшено, в порции А изменений нет. Время желчеотделения сокращено.
Дифференциальная диагностика симптомов дискинезии желчевыводящих путей
Дискинезии желчевыводящих путей при диагностике необходимо дифференцировать с холециститом, дуоденитом, панкреатитом (гипотоническую форму дискинезии), язвенной болезнью (гипертоническую форму дискинезии), аднекситом. Гиперкинетическую форму дискинезии жёлчного пузыря необходимо также дифференцировать с приступом стенокардии, инфарктом миокарда (абдоминальная форма), кишечной непроходимостью, печёночной коликой.
Инфаркт миокарда при симптомах дискинезии желчевыводящих путей. В дифференциальной диагностике с инфарктом миокарда решающее значение имеет ЭКГ.
Стенокардия при диагностике дискинезии желчевыводящих путей. В дифференциальной диагностике с признаками стенокардии помогают анамнез, связь болей с погрешностями в питании, динамика клинических симптомов. Лабораторные, ультразвуковые и рентгенологические данные также позволяют разграничить эти заболевания.
Хронический холецистит при дискинезии желчевыводящих путей: боль чаще всего постоянная, может продолжаться неделями, сопровождаться ознобом, тошнотой, рвотой. В дифференциальной диагностике существенную помощь оказывают УЗИ и холецистография (признаки - утолщение стенок, ослабление тени жёлчного пузыря).
Дуоденит при симптомах дискинезии желчевыводящих путей. При дуодените боли локализованы нечётко. При дуоденальном зондировании максимальные изменения обнаруживаются в порции А: жёлчь становится вязкой, мутной из-за увеличения количества слизи. Рентгенологически выявляют признаки нарушения моторной функции двенадцатиперстной кишки: ускоренное продвижение контрастной массы, чередование спастически сокращённых участков с гипотоничными.
Хронический панкреатит при диагностике дискинезии желчевыводящих путей. Диагностика хронического панкреатита базируется на клинических признаках (боли, диспепсический синдром), определении показателей внешнесекреторной функции поджелудочной железы (амилаза, липаза, трипсин и др.) в крови, моче, копрологических исследованиях (полифекалия, стеаторея, креаторея), данных УЗИ и КТ.
Лечение дискинезии желчевыводящих путей
Лечение амбулаторное. Госпитализация показана только при выраженной сопутствующей патологии. Лекарственная терапия зависит от формы дискинезии:
- Противопаразитную терапию;
- Санацию очагов хронической инфекции;
- Снижение аллергизации;
- Нормализацию защитных сил организма больного за счет восстановления режима и питания;
- Ликвидация дисбактериоза и гиповитаминоза кишечника.
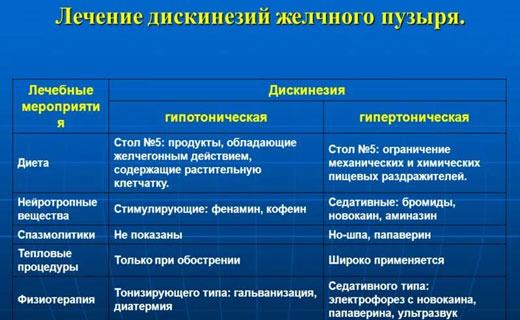
Лечение гипертонической дискинезии желчевыводящих путей
- Спазмолитики устраняют спазм желчевыводящих путей, облегчают отток жёлчи и тем самым ликвидируют болевой синдром. В случае редких болевых приступов препараты применяют эпизодически. Если же болевой синдром длительный, рекомендуют приём препаратов в течение 2-4 нед. Для длительного лечения предпочтительнее миотропные спазмолитики, так как они оказывают более избирательное действие.
- Холиноблокаторы: пирензепин (25 мг 2 раза в сутки перорально или 10 мг 2 раза в сутки внутримышечно), платифиллин (1 мл 0,2% раствора 2 раза в сутки внутримышечно или подкожно), метацин (0,004-0,006 г перорально 2-3 раза в день), хлорозил (0,002-0,004 г перорально 2-3 раза в день), атропин (0,1% раствор 1 мл 2 раза в сутки внутримышечно или подкожно).
- Миотропные спазмолитики: но-шпа (2 мл раствора внутримышечно или подкожно, или 0,04 г перорально 2-3 раза в сутки), бенциклан (2 мл 2,5% раствора внутримышечно или подкожно или 0,1-0,2 г перорально 2-3 раза в день).
- Холеретики увеличивают желчеобразование и усиливают движение жёлчи по протокам. Используются холеретики, одновременно понижающие тонус жёлчного пузыря, урежающие ритм его сокращений. В эту группу входят следующие препараты.
- Препараты, содержащие жёлчные кислоты: аллохол (по 1 таблетке 3 раза в день после еды), холензим (по 1 таблетке 3 раза в день до еды), лиобил (0,2 г 3 раза в день до еды), холагон (0,2 г 3 раза в день до еды).
- Синтетические препараты: никодин (по 0,5 г 3 раза в день до еды), помимо желчегонного, обладает противомикробным и противовоспалительным свойствами, оксафенамид (0,25 г 3 раза в день).
- Препараты растительного происхождения. Отвар цветков бессмертника (6-12 г на 200 мл воды) принимают по 1/2 стакана в тёплом виде 2- 3 раза в день за 15 мин до еды. Фламин (сухой концентрат бессмертника) принимают по 0,05 г 3 раза в день за 30 мин до еды. Отвар кукурузных рыльцев (10 г на 200 мл воды) принимают по 1/4 стакана 3-4 раза в день за 15 мин до еды или в виде спиртового экстракта по 30-40 капель 3 раза в день. Настой мяты перечной (5 г на 200 мл воды) принимают по 1/2-1/3 стакана 2-3 раза в день за 15 мин до еды. Отвар плодов шиповника (10 г на 200 мл воды) принимают по 1/3 стакана 2-3 раза в день перед едой. Настой и отвар зверобоя (5 г на 200 мл воды) принимают по 1/3 стакана 2-3 раза в день за 15 мин до еды.

Лечение гипотонической дискинезии желчевыводящих путей
Применяют средства, увеличивающие тонус и сократительную активность жёлчного пузыря и расслабляющие сфинктеры Люткенса и Одди.
- Препараты, стимулирующие тонус и сократимость жёлчного пузыря: сульпирид по 0,05 г 2-3 раза в день за 30 мин до еды или по 2 мл 5% раствора в/м, настойка лимонника по 20-25 капель 2-3 раза в день за 30 мин до еды, настойка стрихнина (чилибухи) по 5-10 капель 2- 3 раза в день за 30 мин до еды, пантокрин по 30 капель 2-3 раза в день за 30 мин до еды, блокаторы центральных (метаклопромид) и периферических (домперидон) дофаминовых рецепторов (по 10 мг 3 раза в день за 30 мин до еды).
- Холекинетики - желчегонные, вызывающие сокращение жёлчного пузыря и расслабление сфинктеров Люткенса и Одди: ксилит или сорбит (10% раствор по 50-100 мл 2-3 раза в день за 30 мин до еды в течение 1-3 мес), магния сульфат (20-25% раствор по 1 столовой ложке натощак в течение 10 дней), карловарская соль (1 чайная ложка на стакан воды за 30 мин до еды), масло подсолнечное, оливковое, облепиховое (по 1 столовой ложке 3 раза в день перед едой).
Минеральные воды для лечения дискинезии
При гипертонической форме дискинезии рекомендуют минеральные воды низкой минерализации - нарзан, нафтуся, смирновская, ессентуки №4, 20.
Их принимают при температуре 40-45° С по 1/2 стакана 3-4 раза в день. При гипотонической форме дискинезии показаны минеральные воды высокой минерализации (арзни, ессентуки № 17, моршинская). Их принимают в холодном виде по 1/2 стакана 3-4 раза в день.
Тюбажи для лечения гипертонической дискинезии желчевыводящих путей
При гипертонической дискинезии тюбажи не показаны. При гипотонической дискинезии назначаются тюбажи с ксилитом, сорбитом, магния сульфатом, карловарской солью (25 г на 200 мл воды) 1 раз в неделю.
Физиотерапия при лечении разных форм дискинезии желчевыводящих путей
При гипертонической форме дискинезии используют индуктотермию, СВЧ-терапию, ультразвук высокой интенсивности, электрофорез спазмолитиков, аппликации парафина, озокерита (по 10 сеансов на курс лечения). При гипотонической форме дискинезии используют ультразвук низкой интенсивности, синусоидально-модулированные токи, электрофорез с кальция хлоридом или прозерином, импульсный ток низкой частоты.
Прогноз лечения дискинезии желчевыводящих путей
У больных с первичной дискинезией желчевыводящих путей прогноз благоприятный при своевременном лечении расстройств психоэмоциональной сферы, вегетативной нервной системы и нарушений моторики жёлчного пузыря. При вторичной дискинезии возможность её устранения зависит от лечения основного заболевания.
Диета при дискинезии желчевыводящих путей
Питание при дискинезии желчевыводящих путей должно быть обязательно щадящим. Чтобы обеспечить ритмичное отделение желчи рекомендуется принимать пищу до 5-6 раз в сутки. Прием кисломолочных продуктов при этом учитывается. Следует стремиться к равномерному питанию в течение всего дня. Детям следует давать ужин за два-три часа до сна, желательно без обильных мясных блюд.
Из меню при обострении следует исключить экстрактивные вещества: горчица, перец, хрен, чеснок, лук, редис, редька, щавель, копчености, соленые продукты, грибы, рыбные, грибные, мясные бульоны, острые соусы.
Также стоит исключить тугоплавкие жиры: свиное, баранье, гусиное или говяжье сало. Переваривание жиров при данном заболевании затруднено по причине снижения активности фермента поджелудочной железы и нерегулярного поступления желчи в кишечник.
Исключаются мучные и кондитерские изделия с кремом, шоколад, сдобное тесто, натуральный кофе и какао, шоколадные конфеты, колбасные изделия с жиром и жирная рыба.
Как лечить дискинезию желчевыводящих путей у детей?
Лечение детей с ДЖВП проводится до полной ликвидации признаков нарушения желчеоттока и застоя желчи. Если боли сильно выражены, то желательно лечить ребенка 10-14 дней в стационаре, а потом – в местном санатории.
Своевременная диагностика и правильное лечение детей в зависимости от типа обнаруженных нарушений позволяет предупредить образование в дальнейшем воспалительных заболеваний поджелудочной железы, печени, желчного пузыря и препятствует раннему камнеобразованию в почках и желчном пузыре.

