Тяжелое инфекционное заболевание у маленьких детей - это менингококковая инфекция. Болезнь имеет различное симптоматическое течение. В этой статье мы подробно рассмотрим основные симптомы и признаки болезни.
Симптомы заболевания
Инкубационный период короткий - 2 - 3 дня, максимально 10 дней.
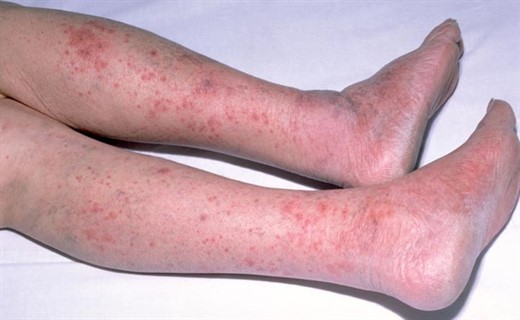
Острый назофарингит является наиболее частой формой. Он характеризуется появлением кашля, заложенностью носа, головной болью; иногда отмечается субфебрильная температура. Общее состояние нарушается мало. При осмотре зева выявляются гиперемия, отечность задней стенки глотки и гиперплазия лимфоидных фолликулов. Через 3 - 7 дней симптомы назофарингита исчезают, и наступает выздоровление. Однако у 1/3 больных он предшествует развитию генерализованных форм.
Начало заболевания
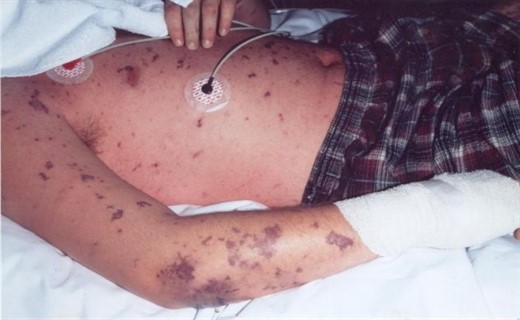
Менингококковая инфекция у детей начинается остро: родители указывают не только день, но и час, когда появились первые симптомы инфекции у ребенка. Отмечается высокий подъем температуры тела, лихорадка принимает интермиттирующий характер; теряется аппетит, могут наблюдаться рвота, жажда, запоры. В течение 1 - 2-х суток болезни появляется характерный синдром менингококкемии - геморрагическая сыпь. Элементы ее можно обнаружить на ягодицах, бедрах, голенях, реже - на руках, туловище, лице. Они имеют звездчатую форму, размером от 3 до 7 мм, слегка выступают над уровнем непораженной кожи. Нередко геморрагическая сыпь сочетается с розеолезно-папулезной. В тяжелых случаях наблюдаются обширные сливные участки геморрагии; на их месте формируются некрозы, оставляющие после себя рубцы.
У ряда больных менингококковой инфекцией наблюдаются кровоизлияния в склеру, конъюнктиву и другие слизистые оболочки. Могут иметь место носовые, желудочные кровотечения, гематурия, субарахноидальное кровоизлияние. Помимо геморрагического синдрома, у детей с менингококкемией наблюдаются признаки поражения сердечно-сосудистой системы, почек, печени, суставов, глаз, легких. В результате изменения микроциркуляции и метаболизма в сердечной мышце под воздействием эндотоксина отмечаются одышка, цианоз, тахикардия, глухость сердечных тонов, снижение артериального давления.
Иногда симптомы менингококковой инфекции у детей протекают с пневмонией или эндокардитом менингококковой природы. При тяжелом течении в процесс вовлекаются почки; появляются протеинурия, микрогематурия, лейкоцитурия. Редкими клиническими синдромами менингококкемии являются синовит, проявляющийся болями в крупных суставах, припуханием их, и острый иридоциклит.
Клиника
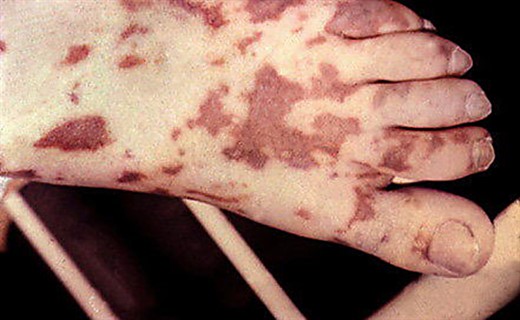
Молниеносная форма (сверхострый менингококковый сипсис, молниеносная пурпура) встречается у 6 - 20% больных детей. Ведущим в клинической картине является инфекционно-токсический шок. Начало заболевания бурное с высоким подъемом температуры и ознобом. Уже в первые часы появляется обильная, быстро нарастающая геморрагическая сыпь при менингококковой инфекции, местами сливающаяся в обширные участки, с последующим развитием некрозов и гангрен пальцев рук и ног.
Обращают внимание клинические признаки острой недостаточности надпочечников вследствие кровоизлияний в них (цианотичные элементы на коже, напоминающие трупные пятна, рвота, падение артериального давления, нитевидный пульс). Периодически у больного отмечается потеря сознания, сменяющаяся возбуждением, судорогами. Резко выражен менингеальный синдром, может развиться острая почечная недостаточность. При отсутствии врачебной помощи через 6 - 48 часов от начала болезни может наступить смерть. Улучшение состояния больных с типичной и молниеносной формами под влиянием терапии наступает к 3 - 7-му дню; нормализуются температура, частота пульса и уровень артериального давления, претерпевают обратное развитие кожные изменения и симптомы поражения внутренних органов.
Хроническая форма встречается крайне редко, протекает с рецидивами клинических симптомов на протяжении нескольких месяцев.
Признаки инфекции
Менингококковая инфекция у детей протекает следующим образом: пирамидная недостаточность (повышение сухожильных рефлексов, снижение кожных рефлексов, появление патологических рефлексов Бабинского, Оппенгейма). Возможно поражение ядер черепных нервов, преимущественно в виде глазодвигательных расстройств, иногда снижение зрения, слуха. Изредка наблюдается заинтересованность и периферической нервной системы с развитием неврита зрительного или слухового нерва (менингоэнцефалополиневрит). При вовлечении в патологический процесс ствола мозга с явлениями отека и вклинения его в затылочное отверстие наступает расстройство речи и глотания, нарушение дыхания и сердечной деятельности, что нередко заканчивается смертью от остановки дыхания.
Состояние больного улучшается на фоне современной терапии через 15 - 24 часа: возвращается сознание, проходит головная боль. В течение 3 - 5 суток нормализуется температура. К 7 - 10-му дню заболевания полностью ликвидируется менингеальный синдром, в эти же сроки начинается частичная санация ликвора, полная санация происходит к 18 - 20-му дню.
Опорно-диагностические признаки менингококковой инфекции:
- контакт с больным или носителем менингококка;
- острое начало;
- повышение температуры тела до 39-40 °С;
- головная боль;
- возможна рвота;
- геморрагическая сыпь (петехиальная, «звездчатая»).
Опорно-диагностические признаки менингококцемии с ИТШ I степени:
- острейшее начало;
- резкий подъем температуры тела до 39,5-40 "С и выше;
- температура тела плохо снижается после введения жаропонижающих средств;
- выраженная интоксикация;
- сознание ясное, возможно психомоторное возбуждение;
- резкая бледность кожи, холодные конечности на фоне гипертермии;
- появление геморрагической сыпи в первые сутки от начала заболевания;
- элементы сыпи мелкие, быстро подсыпают и увеличиваются в размерах;
- артериальное давление нормальное или повышено (систолическое);
- тахикардия, тахипноэ соответствуют температуре тела;
- тенденция к олигурии;
- ДВС-синдром I степени (гиперкоагуляция).
Опорно-диагностические признаки менингококцемии с ИТШ II степени:
- температура тела снижается до нормальной;
- сознание нарушено (сомноленция, сопор);
- кожа бледная с сероватым оттенком, холодная, акроцианоз;
- симптом «белого пятна»;
- геморрагическая сыпь крупная, обильная, «звездчатая», с некрозами;
- снижение артериального давления (систолического) до 70 мм рт. ст.;
- тахикардия, тахипноэ не соответствуют температуре тела;
- олигурия;
- ДВС-синдром II степени (кровоизлияния, кровотечения).
Опорно-диагностические признаки менингококцемии с ИТШ III степени:
- гипотермия;
- сознание отсутствует (кома I – II ст.);
- генерализованные судороги;
- тотальный цианоз, венозные стазы по типу «трупных пятен»;
- симптом «белого пятна» более 10 с;
- геморрагическая сыпь по всему телу, крупная, обильная, сливная, с обширными некрозами;
- снижение артериального давления (систолического) ниже 70 мм рт.ст.;
- резко выраженная тахикардия, аритмия, пульс нитевидный;
- резко выраженное тахипноэ, патологические типы дыхания;
- анурия;
- ДВС-синдром III степени (множественные кровоизлияния, кровотечения).

Лечение
Ребенок подлежит госпитализации. При остром менингококковом назофарингите назначают тетрациклин, эритромицин или левомицетин внутрь в возрастной дозировке, а кроме того, лечение менингококковой инфекции у детей проводят с помощью полоскания горла раствором фурацилина, 3 % раствором натрия гидрокарбоната или орошением глотки эктерицидом.
Лечебные средства
При выявлении больного с генерализованной формой необходимо ввести антибиотик, указать время введения препарата и его дозу. В стационаре антибиотикотерапию продолжают. Наиболее эффективными являются пенициллин и левомицетин-сукцинат, применяемые в высоких дозах, чтобы преодолеть гематоэнцефалический барьер и создать необходимую концентрацию в субарахноидальном пространстве и веществе мозга.
При лечении менингококковой инфекции предпочтение отдают пенициллину. Детям до 3 мес его назначают в суточной дозе 300000-400000 ЕД на 1 кг массы тела в виде внутримышечных инъекций каждые 3 ч, более старшим - по 200000 - 300000 ЕД/кг через 4 ч.
При менингококкемии чаще назначают для лечения левомицетин-сукцинат внутримышечно в суточной дозе до 100 мг/кг в 4 инъекции; больным с инфекционно-токсическим шоком препарат вводят внутривенно, продолжительность лечения антибиотиками составляет 7-10 дней; показанием к их отмене является частичная санация ликвора.

Неотложная помощь
Чтобы провести лечение менингококковой инфекции, помимо антибиотиков, в борьбе с интоксикацией назначают обильное питье, внутривенно вводят растворы Рингера, глюкозы, альбумина, а также гемодез и одновременно проводят дегидратацию с помощью фуросемида или лазикса.
- При молниеносном течении менингококкемии и развитии инфекционно-токсического шока проводят противошоковую терапию, включающую немедленное внутривенное, а иногда и внутриартериальное введение кристаллоидных и коллоидных растворов (реополиглюкина, гемодеза, раствора Рингера, глюкозы, альбумина, плазмы) в соотношении 3:1 с добавлением в первую порцию гидрокортизона (25 - 30 мг/кг в сутки) или преднизолона (8 - 10 мг/кг в сутки).
- При отсутствии пульса растворы вводят струйно, с момента его появления - капельно. Одновременно больной менингококковой инфекции получает сердечные средства (строфантин, кордиамин), кокарбоксилазу, гепарин (200 - 300 ЕД/кг и более в сутки под контролем времени свертывания крови), антибиотики, оксигенотерапию.
- Проводится коррекция равновесия кислот и оснований (РКОи) и электролитного баланса. При необходимости прибегают к искусственной вентиляции легких.
- После выведения больного из шока продолжают лечение: оксигенотерапию, антибиотикотерапию, инфузии жидкостей, корригируя дозу и скорость введения кортикостероидов по показателям артериального давления и пульса. Для лечения менингококковой инфекции используют сердечные средства, витамины (С, Bi, Вб), кокарбоксилазу.
- Внутривенное введение лекарственных препаратов прекращают по достижении стойкой стабилизации сердечно-сосудистой деятельности. Преднизолон или гидрокортизон вводят внутримышечно, постепенно уменьшая дозу. Общая длительность курса лечения кортикостероидами составляет 2 - 7 дней.
С целью уменьшения степени гипоксии мозга необходимо создать церебральную гипотермию (пузырь со льдом на голову) и использовать оксигенацию. При двигательном возбуждении назначают седуксен, оксибутират натрия, люминал. При выраженных расстройствах дыхания больного переводят на искусственную вентиляцию легких.
Диспансерное наблюдение
Реконвалесценты генерализованных форм менингококковой инфекции наблюдаются в поликлинике инфекционистом, невропатологом и участковым педиатром в течение 2 нед после выздоровления. В дальнейшем осмотры проводят через 3 месяца, 6 месяцев и 1 год. При полном выздоровлении ребенок снимается с учета; при наличии остаточных явлений диспансерное наблюдение продолжается в течение 3 лет и более.
Прогноз лечения. В последние десятилетия даже менингококковая инфекция у детей, протекающая в генерализованной форме успешно излечивается. Большинство больных выздоравливают (летальность не превышает 1 %). В период реконвалесценции часто отмечаются симптомы астении, внутричерепной гипертензии, которые через несколько месяцев ликвидируются. Такие тяжелые последствия, как эпилепсия, гидроцефалия, встречаются редко и преимущественно у детей первого года жизни. Именно среди этих больных смертность наиболее высокая. Самой частой ее причиной является инфекционно-токсический шок или отек мозга с вклинением мозжечка в затылочное отверстие.

Осложнения инфекции
Если появились симптомы менингококковой инфекции у детей, то осложнения часто носят условный характер, т.к. многие из них могут рассматриваться и как проявление основного процесса:
- инфекционно-токсический шок,
- носовые и желудочно-кишечные кровотечения,
- субарахноидальное кровоизлияние,
- острый отек и набухание мозга с вклинением миндалин мозжечка в затылочное отверстие,
- церебральная гипертензия,
- эпилептический синдром,
- параличи,
- парезы,
- отек легких
Истинные осложнения - острая почечная недостаточность, пневмония. К поздним осложнениям, присоединяющимся в стадии реконвалесценции, относятся субдуральный выпот, эпендиматит, а также вирусная и бактериальная суперинфекция с развитием пневмонии, отита.
Профилактика
Основой профилактики менингококковой инфекции являются мероприятия в эпидемическом очаге. После госпитализации больного проводится заключительная дезинфекция. У всех детей и взрослых, бывших в контакте с больными, в течение 10 дней ежедневно измеряют температуру, осматривают носоглотку и проводят двукратное исследование слизи на наличие менингококка. До получения отрицательного результата они не допускаются в детские учреждения. В закрытых коллективах детям вводят специфический (а при его отсутствии противокоревой) иммуноглобулин. Уход за ребенком, у которого была менингококковая инфекция, требует соблюдения правил текущей дезинфекции. Выписка выздоравливающих производится по ликвидации всех симптомов болезни при условии двукратного отрицательного бактериологического исследования носоглоточной слизи (анализ проводится через 3 дня после окончания лечения с интервалом в 1 - 2 дня).
Как защитить детей от менингококковой инфекции?
Решающее значение в профилактике имеют раннее выявление и лечение менингококковой инфекции в условиях стационара (дети с назофарингитом госпитализируются по эпидпоказаниям).
В помещении, где находится больной, проводят влажную уборку и проветривание (текущая дезинфекция). Заключительную дезинфекцию в очаге не проводят.
На контактных накладывают карантин на 10 дней с момента изоляции больного: проводят ежедневный осмотр зева, кожи, а также термометрию. В детских дошкольных учреждениях проводят двукратное бактериологическое обследование контактных. Контактные дети школьного возраста допускаются в коллектив после медицинского осмотра и отрицательного результата однократного бактериологического обследования.
Детям, контактным с ребенком, больным генерализованной формой, рекомендуется ввести с профилактической целью нормальный иммуноглобулин (детям до 1 года - 1,5 мл, в возрасте от 2 до 7 лет - 3 мл). Иммуноглобулин вводят не позднее 7-го дня после регистрации первого случая заболевания.
Активная иммунизация. Меры активной иммунизации находятся в стадии научных разработок. Получена и применяется в полевых условиях и в эксперименте полисахаридная менингококковая вакцина, в широкой практике для профилактики менингококковой инфекции она не используется. Существует несколько отечественных и зарубежных вакцин: менингококковая А вакцина, менингококковая А+С вакцина и др. В США используют квадривалентную менингококковую вакцину против серогрупп А, С, V и W-135 N, во Франции - дивалентную "Менинго А+С".
В нашей стране вакцинация против менингококковой инфекции проводится по эпидпоказаниям.

