Группа инфекционных болезней нервной системы, характеризующихся развитием общеинфекционного, общемозгового, менингеального синдромов и воспалительными изменениями в цереброспинальной жидкости гнойного характера - гнойный менингит. Из этой статьи вы узнаете его причины и симптомы, а также о том, как проводится его лечение у ребенка.
Причины гнойного менингита
В структуре нейроинфекции составляет 20 - 30%. В 90% случаев возбудителями являются менингококк, гемофильная палочка, пневмококк. Реже встречаются стафилококки, эшерихии, сальмонеллы, синегнойные палочки, клебсиеллы, листерии, грибы рода кандида и др.
Возбудитель заболевания
Возбудитель - Neisseria meningitidis - грамотрицательный диплококк. Источником инфекции является больной любой формой менингококковой инфекции или носитель менингококка. Инкубационный период первичного гнойного менингита в среднем длится от 2 до 5 суток.
Пути передачи - воздушно-капельный, контактно-бытовой. Преимущественно симптомы заболевания появляются у малышей до 5 лет. Характерна зимне-весенняя сезонность.
Симптомы появления гнойного менингита
Болезнь начинается остро с подъема температуры тела до 39-40° С и выше, озноба, резко выраженных симптомов интоксикации (вялость, адинамия, отказ от еды и питья, головная боль). В дальнейшем малыши становятся беспокойными, головная боль нарастает, усиливается при звуковых и световых раздражителях, поворотах головы; резко выражены явления гиперестезии. Появляется повторная рвота, не связанная с приемом пищи и не приносящая облегчения. Больной бледный, склеры инъецированы; отмечается тахикардия, приглушение тонов сердца. Со 2 - 3-х суток от начала заболевания выявляются менингеальные симптомы (ригидность мышц затылка, симптомы Кернига и Брудзинского).
Основные признаки гнойного менингита
У новорожденных отмечается такой симптом, как монотонный крик; большой родничок выбухает, напряжен; венозная сеть на голове и веках; положительный симптом "подвешивания" (Лессажа). В тяжелых случаях появляется сонливость, переходящая в сопор, возможны судороги и нестойкие очаговые симптомы гнойного менингита.
В 30 - 40% случаев гнойный менингит сочетается с менингококцемией (геморрагическая сыпь на коже петехиального и/или "звездчатого" характера и др.)
Диагностика заболевания
Опорно-диагностические признаки гнойного менингита:
- характерный эпиданамнез;
- повышение температуры тела до 39-40 °С и выше;
- выраженная интоксикация;
- сильная головная боль;
- повторная рвота;
- менингеальные симптомы;
- возможно угнетение сознания (вплоть до комы);
- возможны судороги;
- наличие других очагов.
Лабораторная диагностика
Первичный гнойный менингит диагностируют несколькими методами:
Специфические методы диагностики:
- Бактериологический – высев возбудителя из глоточной слизи, крови, ликвора и определение его чувствительности к антибиотикам; бактериоскопический – обнаружение возбудителя в мазке глоточной слизи, крови, ликвора.
- Экспресс методы – обнаружение антигена возбудителя в материале с последующим серотипированием (РНГА, РЛА, РКА).
- Серологический – нарастание титра специфических антител в 4 раза и более в парных пробах крови и ликвора, взятых в первые дни болезни и через 2 нед.
Неспецифические методы диагностики: люмбальная пункция – цереброспинальная жидкость мутная, отмечается нейтрофильный плеоцитоз до 1000-5000 клеток в 1 мкл и более; уровень белка повышен; содержание сахара и хлоридов не изменено (в тяжелых случаях снижается); в клиническом анализе крови – лейкоцитоз с нейтрофильным сдвигом до незрелых форм, повышенная СОЭ.
Дифференциальная диагностика проводится с серозными менингитами и синдромом менингизма.
Лечение гнойного менингита у детей - советы врача
При подозрении на гнойный менингит головного мозга необходима госпитализация ребенка в специализированный стационар, при нарушениях сознания и дыхания - в реанимационное отделение.
На догоспитальном этапе для снижения внутричерепного давления необходимо провести:
- дегидратацию - лазикс 1-2 мг/кг;
- при симптомах отека мозга - дексазон 0,5- 1 мг/кг или преднизолон 2 мг/кг;
- при судорогах - седуксен в возрастной дозировке.
При нарушении дыхания необходима подача увлажненного кислорода через маску, интубация, ИВЛ. При гипертермии вводят литическую смесь (анальгин с пипольфеном и папаверином). В стационаре проводят комплексное лечение, включающее этиотропную, патогенетическую и симптоматическую терапию.
Лечение медикаментами
Выбор этиотропных антибактериальных средств определяется предполагаемой этиологией и способностью препарата проникать через гематоэнцефалический барьер. Учитывая этиологическую структуру болезни у детей до 5 лет (менингококки, пневмококки, гемофильная палочка, редко - стафилококки, сальмонеллы, эшерихии) для стартовой терапии у ребят в этом возрасте используют левомицетина сукцинат (80-100 мг/кг/сутки).
Лечение малышей старше 5 лет проводят бензилпенициллина натриевой солью (300 тыс. ЕД/кг/сутки), так как большинство заболеваний обусловлено менингококком. После бактериологического выделения, биотипирования и серотипирования возбудителя, проводят коррекцию антибактериальной терапии в соответствии с чувствительностью выделенного штамма. Препаратами резерва являются цефалоспорины III-IV поколений (цефотаксим, цефтриаксон, цефтазидим, цефоперазон, цефпиром, цефепим), карбапенемы (меропенем), монобактамы (азтреонам). Длительность антибактериального лечения составляет не менее 10-14 дней.
Показаниями к отмене антибиотиков являются: исчезновение симптомов интоксикации, стойкая нормализация температуры тела, нормализация гемограммы, санация ликвора (количество клеток не более 30 в 1 мкл, 70% из них - лимфоциты). С целью профилактики кандидоза при массивной и длительной антибактериальной терапии показано назначение нистатина, дифлюкана.
Чем вылечить гнойный менингит?
Патогенетическое лечение направлено на снижение интоксикации, внутричерепной гипертензии и нормализацию церебральной гемодинамики. С целью дегидратации используют фуросемид, диакарб; дезинтоксикационная терапия включает внутривенную инфузию реополиглюкина, глюкозо-солевых растворов; для улучшения мозгового кровообращения назначают трентал, кавинтон, инстенон.
При развитии отека-набухания головного мозга лечебные мероприятия начинают после обеспечения адекватной респираторной поддержки (увлажненный кислород, интубация, ИВЛ). Объем инфузионной терапии сокращается до 2/3 физиологической потребности; в качестве стартовых растворов используют маннитол, реоглюман. Противосудорожная терапия этого вида менингита у ребенка включает введение реланиума, ГОМК, натрия тиопентала, 2% раствора хлоралгидрата в клизме.
В тяжелых случаях ослабленным малышам проводится иммуностимулирующая терапия:
- иммуноглобулин для внутривенного введения (пентаглобин, эндоглобулин, сандоглобулин),
- лейковзвесь,
- свежезамороженная плазма,
- УФО крови.
В периоде реконвалесценции продолжают лечение менингита препаратами, улучшающими микроциркуляцию, иммуномодуляторами (дибазол, растительные адаптогены), по показаниям - дегидратационную (диакарб, мочегонные сборы) и противосудорожную (люминал).
Диспансерное наблюдение
После перенесенного заболевания, дети наблюдаются педиатром, инфекционистом и невропатологом с проведением инструментальных методов исследования (ЭЭГ, ЭХО-ЭГ, нейросонография). В течение первого года после выписки из стационара осмотры специалистами проводятся 1 раз в 3 мес., на втором году - 1 раз в 6 мес. Снятие с учета осуществляется при отсутствии симптомов, остаточных явлений не ранее 2 лет после перенесенного заболевания.
Как лечить гнойный менингит?
Лечение больных в остром периоде.
Терапия на догоспитальном этапе:
Дегидратация – лазикс 1-2 мг/кг/сут в/м.
Лечение жаропонижающими средствами – парацетамол.
При температуре тела 38,5 "С и выше – литическая смесь (в/м):
- раствор анальгина 50% – 0,1 мл/год;
- раствор пипольфена 2,5% – 0,15 мл/год;
- раствор папаверина 2% – мл/год.
Терапия в стационаре:
Показан постельный режим на весь острый период. Диета соответствует возрасту, полноценная, механическая и химическая щадящая, богатая витаминами и микроэлементами.
Этиотропная терапия при данном виде менингита:
Препараты выбора:
- левомицетина сукцинат 80-100 мг/кг/сут (не более 2 г в сутки) через 6 ч в/м или в/в;
- бензилпенициллина натриевая соль 300 тыс. ЕД/кг/сут через 4 ч в/м или в/в.
Препараты резерва:
— Цефлоспорины III поколения:
- цефотаксим 150 мг/кг/сут через 8 ч в/м или в/в;
- цефтриаксон 150 мг/кг/сут через 12 ч в/м или в/в.
— Карбапенемы:
- меронем 40 мг/кг через 8 ч в/в. Длительность курса лечения составляет не менее 10-14 дней.
Патогенетическая терапия гнойного менингита:
Детоксикационная:
- оральная регидратация (чай, морс, соки и др.);
- в/в инфузия глюкозо-солевых (10% глюкоза, 0,9% NaCl, Рингера) и коллоидных (реополиглюкин, реомакродекс) растворов.
Соотношение 1:3.
Дегидрационная:
- лазикс 0,1-0,2 мл/кг/сут в/м в течение 1-2 сут;
- диакарб по 0,06-0,25 мг однократно натощак по схеме 3 – 2 – 3 (3 дня назначают, 2 дня – перерыв, 3 дня назначают и т.д.) в течение 3-4 нед.
лечение препаратами, улучшающие мозговое кровообращение:
- трентал 5 - 10 мг/кг/сут;
- кавинтон 0,5-1,0 мг/кг/сут. Курс лечения составляет 3-4 нед.
Симптоматическая терапия при гнойном менингите:
Жаропонижающие – парацетамол по 10-15 кг/кг 3 раза в сутки.
При температуре тела 38,5 °С и выше – литическая смесь:
- раствор анальгина 50% – 0,1 мл/год;
- раствор пипольфена 2,5% – 0,15 мл/год;
- раствор папаверина 2% – 0,1 мл/год.
Поливитамины с микроэлементами.
При лечении менингитов, протекающих с отеком головного мозга, к терапии добавляют:
Глюкокортикостероиды:
- дексаметазон 0,5-1 мг/кг/сут в/м, в/в;
- преднизолон 2 мг/кг/сут в/м, в/в.
Противосудорожные:
- седуксен до 10-30 мг/кг/сут;
- ГОМК 50-100 мг/кг;
- люминал 10 мг/кг.
Респираторная поддержка – увлажненный O2, эндотрахеальная интубация, ИВЛ.
Лечение больных гнойным менингитом в периоде реконвалесценции:
Препараты, улучшающие обменные процессы в головном мозге:
- кавинтон 0,5-1,0 мг/кг + пантогам 0,125 - 0,5 г внутрь 3 раза/сут;
- пикамилон по 1 мг/кг внутрь 3 раза/сут;
- пирацетам: 3-7 лет – 0,4-0,8 г; 7-12 лет – 0,4 (0,8) - 1,2 (2,0) г; 12 - 16 лет – 0,8 - 2,4 г внутрь 2 раза в день. Курс 1 - 1,5 мес.
Растительные адаптогены – препараты эхинацеи, заманихи, китайского лимонника (по 1 капле/год жизни 3 раза в день).
Дегидратация (по показаниям) – диакарб, мочегонные фитосборы.
Витаминотерапия – лайфпак юниор+, лайфпак сеньор, антиокс+, детокс+, мега, бьюти, брейн-о-флекс, биск, эктиви, хромвитал+, нутримакс+, урсул, гипер, мистик, пассилат, винэкс.
Гнойный менингит лечат курсом 1 - 1,5 мес.
Противосудорожные препараты (по показаниям).
Диспансерное наблюдение у невропатолога не менее 2 лет с проведением инструментальных методов исследования (ЭЭГ, ЭхоЭГ, нейросонография). Кратность обследования: на первом году – 1 раз в 3 мес., на втором году – 1 раз в 6 мес. В течение 3 мес щадящий режим – запрещается бег, прыжки, пребывание на солнце.
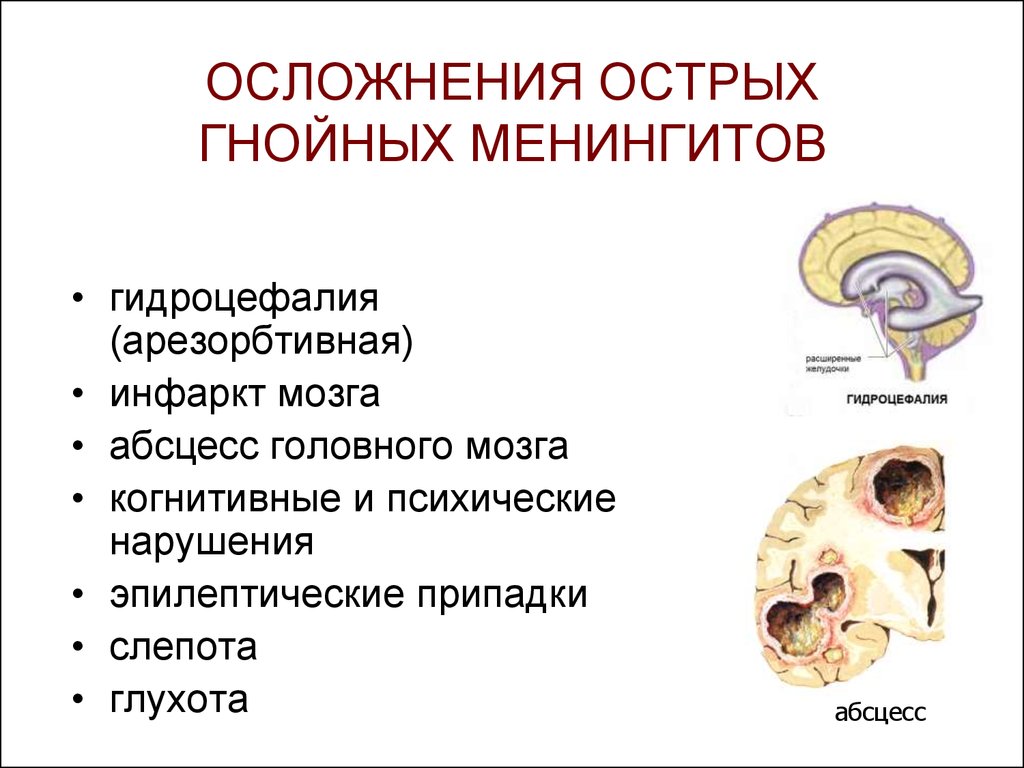
Последствия гнойного менингита
Отек-набухание головного мозга - наиболее частое осложнение острого периода этого вида менингита - проявляется:
- изменением сознания (оглушение, сопор);
- судорогами;
- нестойкой очаговой симптоматикой (гемипарез, атаксия).
Нарастающий отек мозга приводит к сдавлению ствола мозга, что способствует дальнейшему расстройству сознания вплоть до комы, учащению эпилептических припадков с переходом в эпистатус, нарушению витальных функций, двусторонним двигательным нарушениям, которые формируют вначале позу декортикации, затем - децеребрации. Поза декортикации при гнойном менингите характеризуется сгибательной позицией верхних конечностей (сжатые в кулаки кисти приведены в лучезапястных и локтевых суставах рук) и разгибательной позицией ног. Поза децеребрации - резкий гипертонус конечностей по разгибательному типу.
При данных синдромах отмечаются гиперрефлексия, патологические стопные знаки. Уровень поражения ствола мозга определяется по нарушению функций черепных нервов: глазодвигательных (величина зрачков, реакция на свет, положение глазных яблок), лицевых (слабость и/или асимметрия лицевой мускулатуры) или бульбарных (функции глотания, звукопроизношения). Гнойный менингит головного мозга с прогрессирующим отеком ведет к дислокации ствола и развитию синдрома вклинения (остановка дыхания и сердечной деятельности).
Острая гидроцефалия проявляется выбуханием и напряжением большого родничка, расхождением швов черепа, увеличением окружности головы, расширением ликворных пространств (определяется при УЗИ и компьютерной томографии головного мозга).
Инфаркт мозга отмечается на 1-й нед. заболевания гнойным менингитом и проявляется очаговыми симптомами выпадения функций.
Субдуральный выпот возникает чаще у ребят раннего возраста. Обычная локализация выпота - в лобных отделах головного мозга, парасагитально. Ведущими диагностическими критериями являются:
- стойкая лихорадка более 3 сут. на фоне адекватной антибиотикотерапии или необъяснимый подъем температуры тела после ее снижения на 3 - 5-й день болезни;
- ухудшение состояния, угнетение сознания, появление локальных судорог, гемипарезов;
- отсутствие пульсации родничка с его уплотнением, иногда местной гиперемией;
- асимметричный очаг свечения при диафаноскопии;
- наличие выпота при УЗИ и компьютерной томографии головного мозга.
В дальнейшем, у ребенка, больного гнойным менингитом могут появиться сонливость, рвота, ригидность мышц затылка, застойные явления на глазном дне, резкое увеличение содержания белка в цереброспинальной жидкости.
Синдром неадекватной секреции антидиуретигеского гормона (АДГ) или синдром водной интоксикации развивается как следствие поражения гипоталамических структур ЦНС и характеризуется крайне тяжелым состоянием; высоким внутричерепным давлением; пониженной осмолярностью крови и ликвора; гипонатриемией (< 130 ммоль/л); гипоосмолярность плазмы (< 270 ммоль/л); задержкой жидкости в организме; прогрессирующим отеком мозга с угнетением витальных функций.
Синдром вентрикулита (эпендиматита) при гнойном менингите характеризуется распространением гнойного процесса на эпендиму желудочков головного мозга и проявляется:
- выбуханием и напряжением большого родничка, головной болью, расхождением швов черепа, расширением вен глазного дна, частой рвотой, прогрессирующим расстройством сознания, судорогами;
- развитием опистотонуса (вытянутые и скрещенные в нижних частях голеней ноги, сжатые в кулаки пальцы рук, флексированные кисти) и кахексии центрального генеза;
- небольшим лимфоцитарным плеоцитозом при высоком содержании белка в цереброспинальной жидкости.
Неблагоприятные исходы: астеновегетативный синдром; синдром минимальной мозговой дисфункции; гипертензионно-гидроцефальный синдром; парезы и параличи; гиперкинезы; атаксия; слипчивый арахноидит; эпилепсия; гипоталамический синдром и др.
Теперь вы знаете почему возникает гнойный менингит у детей, каким симптомами проявляется и как его лечить.

