Острое воспаление лимфоидной ткани в надсвязочных структурах (надгортаннике, черпаловидных хрящах, черпалонадгортанных связках, языке) - это эпиглоттит. В этой статье мы рассмотрим основные причины и симптомы эпиглоттита у детей, а также расскажем о том, как проводится лечение эпиглоттита у ребенка.
Причины эпиглоттита у детей
Главный возбудитель эпиглоттита - Haemophilus influenzae типа В (реже стрептококковый, стафилококковый). Реже он может быть вызван другими бактериями (пневмококки, нейсерии, иногда в сочетании с вирусами). У ребенка может развиться эпиглоттит - epiglottitis flegmonosa acussima - острое гнойное воспаление надгортанника, которое вызывает быстро развивающуюся (острейшее течение) молниеносную обструкцию верхних дыхательных путей. Наиболее часто эпиглоттит у мальчиков и девочек встречается в возрасте от 2 до 4 лет.
У новорожденных и детей первых месяцев жизни чаще всего отмечают септическое течение инфекции. Смерть ребенка наступает в первые часы заболевания, летальность - 50 - 60%.
Симптомы эпиглоттита у детей
Клиника эпиглоттита, ввиду остро развившегося затруднения дыхания преимущественно инспираторного типа и возникновения стридора гортани, имеет сходство с тяжелыми формами синдрома крупа (III, IV степени), что ввиду редкости патологии и отсутствия настороженности в отношении заболевания у врачей приводит к частым диагностическим ошибкам. Чаще всего заболевание развивается в возрасте 2-5 лет, хотя может встречаться в возрасте от 5 месяцев до 14 лет.
Симптомы эпиглоттита в начальном периоде
Клиника начального периода характеризуется признаками респираторной инфекции в сочетании с болями в горле, затруднением при глотании и обильным слюнотечением, несколько позже появляется характерный признак - дыхательный стридор. Болезнь горла эпиглоттит начинается остро/внезапно с подъема температуры до высоких цифр - 38 - 39°C, общее состояние ребенка тяжелое/очень тяжелое - отмечаются озноб, бледность, возможен цианоз, заторможенность, характерный признак - слюнотечение. Больной предпочитает занять вынужденное сидячее положение, голова запрокинута, подбородок выдвинут вперед, рот открыт, язык выступает из ротовой полости, наблюдается обильное слюнотечение.
Основные симптомы болезни: частое дыхание с затруднением как вдоха (в большей степени), так и выдоха. Характерны дыхательный стридор, резкая дисфагия, тахикардия, цианоз, западение (ретракция) в области грудины и в подложечной области. Симптомы острой обструкции дыхательных путей могут быстро прогрессировать до полной непроходимости, развивающейся в течение 4-6 часов после их возникновения.
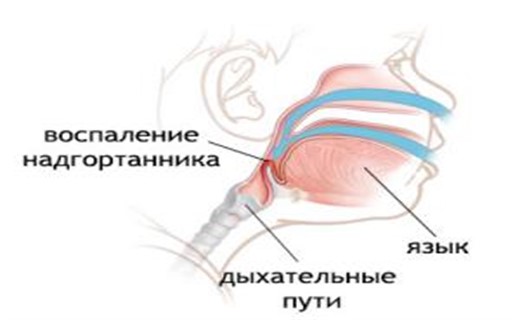
Надгортанник находится над голосовыми связками, это еще один орган, который у малышей крупнее, чем у взрослых. При остром эпиглоттите он сильно увеличивается и закупоривает всю нижнюю часть гортани.
Характерная особенность эпиглоттита состоит в том, что в отличие от крупа происходит - также и закупорка пищевода, в результате чего у ребенка начинается слюнотечение наряду со стридором.
Диагностика эпиглоттита у детей
Диагноз эпиглоттита подтверждается характерными изменениями в виде увеличения тени (набухания) надгортанника и утолщения края черпаловидной складки при рентгеновском исследовании гортани в переднешейной и латеральной проекции шеи.
Дифференциальная диагностика эпиглоттита
Инородное тело дыхательных путей, гортаноглотки, дифтерия, заглоточный абсцесс.
Лабораторная диагностика эпиглоттита
При лабораторном исследовании: лейкоцидоз с левым сдвигом, посев крови (положительный в 90% случаев), посев из надгортанника (положительный в 70% случаев). Ларингоскопия производится только после установления проходимости дыхательных путей, надгортанник темно-красный и отечный. При подозрении на эпиглоттит ни в коем случае нельзя смотреть горло ребенка при помощи шпателя, так как это может вызвать ларингоспазм и полную обструкцию гортани. Рентгенография шейного отдела позвоночника рутинно не применяется. Производится только в случае сомнения диагноза. На рентгенограмме классический симптом эпиглоттита - синдром большого пальца и утолщение черпаловидной надгортанной складки.
При типичной клинической картине не нужно терять время на инструментальные клинические исследования, нужнно начинать лечение.
Запрещается осмотр ротоглотки с помощью шпателя, принятие горизонтального положения ребенка. Транспортировка больного только в сидячем положении.
В общеклиническом анализе крови отмечаются выраженный лейкоцитоз с нейтрофильным сдвигом влево, ускоренная СОЭ.

Лечение эпиглоттита у детей
Не тревожить ребенка.
Мониторирование витальных функций.
Для лечения нужно вызвать опытных специалистов по восстановлению и поддержанию дыхательных путей.
Кислородотерапия.
- Интубация трахеи при невозможности проведения трахеостомии,
- Установка зонда в желудок,
- в/венное введение антибиотиков Ceftriaxone дозировка 75-100 мл/кг в сутки (каждые 12-24 часа) или Ceruroxime 100-150 мл/кг в сутки (каждые 8 часов).
Продолжительность антибиотикотерапии 70 дней.
Антибактериальная терапия эпиглоттита
- цефалоспорины III поколения (цефотаксим, цефтриаксон),
- комбинация ампициллина и хлорамфеникола,
- ингибиторозащищенные пенициллины (амоксициллин/клавуланат).
Учитывая тяжесть состояния и риск внезапной обструкции дыхательных путей, препараты для лечения эпиглоттита назначаются внутривенно.
Длительность курса лечения 7 - 10 дней.
Рифампицин гОмг/кг lp/д в течение 4 дней (не более 600 мг/сутки) детям в возрасте до 4 лет, находящимся в тесном контакте с пациентом, больным эпиглоттитом.
Осложнения эпиглоттита:
- остановка дыхания,
- отек легких,
- пневмония,
- менингит,
- сепсис.
Теперь вы знаете основные причины и симптомы эпиглоттита у детей, а также о том, как проводится лечение эпиглоттита у ребенка. Здоровья вашим детям!

