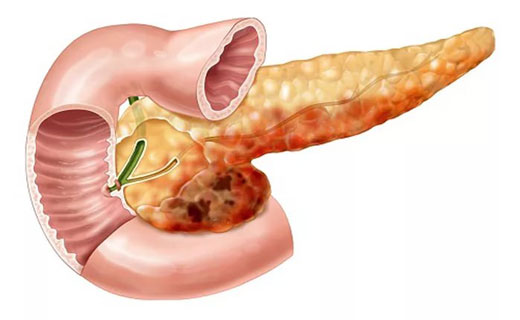
Панкреатиту отводят особое внимание среди болезней брюшных органов, поскольку симптомами панкреатита являются сильные боли и трудные осложнения после операции. Лечение этой болезни нужно проводить под строгим контролем доктора, вести здоровую жизнь и соблюдать диету, так как альтернативой является обострение панкреатита, лечение которого будет проводиться в хирургическом отделении, с последующими осложнениями.
Лечение панкреатита
Каждый больной с симптомами острой формы панкреатита или подозрением на его обострение обязаны быть экстренно направлены в хирургическое отделение поликлиники на лечение. До того момента, как больной будет доставлен в поликлинику, для лечения панкреатита усилия нужно направить на борьбу с болью. Для этого необходимо:
- При лечении обострения панкреатита совершенно исключить любую пищу; доктор неотложки может извлечь через зонд ранее принятую еду;
- На область верхней части живота для лечения симптомов панкреатита нужно положить что-либо холодное, чтобы снизить выработку пищеварительных ферментов поджелудочной железой;
- Для снятия спазма в районе поджелудочной железы при обострении симптомов панкреатита можно капнуть под язык одну-две капли нитроглицерина, либо ввести внутримышечно снимающее спазм лекарственное средство; чем раньше начать использование спазмолитических средств, тем меньше вероятность некроза железы;
- Доктор неотложки должен обязательно сделать такому пациенту обезболивающую инъекцию для лечения симптомов панкреатита;
Консервативное лечение симптомов панкреатита
В последнее время, когда говорят про симптомы обострения панкреатита, лечение чаще всего производят консервативными способами:
- Вводят в кровь большое количество разных растворов, способствующих снижению явлений болевого синдрома и интоксикации, нормализации щелочно-кислотного равновесия (оно меняется в связи с наличием большого числа продуктов распада ткани в крови);
- Чтобы снять симптом спазма и уменьшить болевые симптомы во время лечения обострения панкреатита, назначают специализированные спазмолитические препараты;
- Чтобы поддержать нормальную деятельность сердца, вводят специальные сердечные средства при лечении панкреатита и его симптомов;
- Чтобы нормализовать процессы обмена вводят витамины группы В и С;
- Назначают специализированные мочегонные средства, способствующие выведению продукции распада и снятию отечностей в районе поджелудочной железы;
- В обязательном порядке вводят лекарственные средства, которые подавляют вырабатывание ферментов поджелудочной кислоты (трасилол, контрикал, аминокапроновая кислота и т.д.).
Как лечить панкреатит?
Медикаментозное лечение панкреатита
При обострениях для поджелудочной железы нужен «функциональный покой», а не только медикаментозное лечение. Для этого назначают голодание и постельный режим на протяжении двух-трех суток. В этот период разрешают пользоваться только жидкостью (количеством около 200-300 мл по 5-6 раз в сутки) в качестве негазированной минеральной воды, небольшими глотками, а кроме того не очень крепкого чая, отвара шиповника (в день – 1-2 стакана), травяного чая. Пациентам 5-6 раз в сутки назначаются антациды (альмагель, микстура Бурже), циметидин, в случае обострения – ранитидин, гистодил, фамотидин парентерально для лечения симптомов панкреатита.
Болевой симптом при лечении панкреатита устраняют антихолинергическими препаратами и миотропными спазмолитиками (гидрохлорид папаверина, но-шпа). При очень сильных и упорных болях вводят баралгин и анальгин. Часто при симптомах острой формы медикаментозное лечение панкреатита состоит в том, что используют антибиотики обширного спектра действия, предупреждающие заражение и появление абсцессов.
При медикаментозном лечении панкреатита разрешается потребление пищи небольшими порциями 5-6 раз в сутки и отдых на протяжении 15-30 минут до приема пищи и после него. Отдельным пациентам показана прогулка, нежели лежачий отдых. Диета имеет в своем составе протертые каши на воде, крупяные супы, малое количество белкового омлета, мясного суфле из не очень жирного мяса, свежеприготовленного творога и пр для лечения симптомов панкреатита. Это малокалорийная диета, с ограничением потребления жира. В дальнейшее время диета расширяется, но запрещены жареные, жирные, острые блюда, а также продукты, которые стимулируют стимулирование секреции пищеварительного сока.
Цели медикаментозного лечения панкреатита
- Нормализация процесса пищеварения в области тонкого кишечника, который был нарушен из-за нехватки панкреатических ферментов при медикаментозном лечении;
- Ликвидация панкреатических болей;
- Компенсация нехватки кишечного всасывания вводом внутривенно витаминов и лекарственных средств;
- Нормализация или некоторое улучшение всасывания в тонком кишечнике при медикаментозном лечении;
- Компенсация инкреторной недостаточности поджелудочной железы в случае ее появления.
Лечение острого панкреатита народными средствами
- Сбор трав: цветки ромашки-20 г, трава зверобоя 20 г, листья мяты - 10 г. трава тысячелистника-10 г. трава сушеницы 15 г, листья подорожника - 15 г, трава полыни - 10 г. Смешать. Приготовить настой из расчета 10 г сбора на 200 мл кипятка. Пить по 1/3 ст. 3 раза в день до еды в течение 2-5 недель.
- Приступы панкреатита хорошо поможет снять холодный компресс. Уложите куски льда в мешочек, а сверху оберните его полотенцем и приложите на болезненную область. Пусть компресс держится около 15 минут.
- Пить сок квашеной капусты и морковно-картофельный сок.
- Принимать настой из календулы, кукурузных рыльцев, мяты перечной, ромашки и подорожника (только при пониженной кислотности).
- Употреблять спиртовую настойку корня барбариса.
- Чтобы лечить панкреатит очень полезен свежий отвара овса (отобранный овес залить горячей водой и через сутки выбросить «пустые» зерна, оставшиеся просушить, измельчить и прокипятить 2 минуты).
Лекарственные растения в лечении заболевания играют лишь вспомогательную роль и не могут быть использованы в качестве заместительной терапии. Но их использование в качестве спазмолитиков, желчегонных и ветрогонных средств вполне допустимо.
Лечение панкреатита травами
Хроническая форма этого заболевания может развиваться в качестве следствия острой формы панкреатита, в особенности если он протекает в легком виде и не было проведено соответствующее лечение. Распространению симптомов заболевания помогает ухудшение оттока желчи. Профилактикой болезни является своевременное лечение пищеварительных органов, главным образом – желчевыводящей системы, а также диетотерапия. А лекарственные растения помогают дополнить диетотерапию, усилить ее действенность. Давайте поговорим про лечение симптомов панкреатита травами.
Как лечить панкреатит травами? Необходимо взять 10 типов трав количеством по 10 граммов – большой лопух (корни), горькая полынь (трава), высокий девясил (корни), аптечная ромашка (цветки), лекарственная календула (цветки), продырявленный зверобой (трава), болотная сушеница (трава), полевой хвощ (трава), трехраздельная череда (трава), лекарственный шалфей (трава). Все ингредиенты дробят и хорошо смешивают. Потом для лечения панкреатита заливают 1-2 столовых ложки сбора столовой ложкой кипятка, накрывают крышкой и греют на водяной бане полчаса, настаивают 10 минут. Цедят и отжимают траву, доводят объем до 200 граммов. Принимают по трети-половине ст. настоя за полчаса до приема пищи трижды в сутки. Так употребляют все смесь трав.
При терапии и лечении панкреатита лекарственными травами в быту значение имеет индивидуальный выбор растительных препаратов из ряда однотипных, который проводит сам пациент. Больной на себе испытывает каждое растение, делает выбор 3-4 самых подходящих для него препаратов, наиболее действенных, использование которых не сочетается с какими-то неприятными последствиями. Отличные вкусовые качества лекарственной травы для лечения панкреатита можно улучшить медом или соками. Отобранные травы можно применять для частного продолжительного лечения, а также профилактики.

Симптомы панкреатита
Обострение панкреатита, симптомы которого мы разберем чуть ниже, представляет собой острое воспалительно-некротическое поражение поджелудочной железы. Возникновение симптомов острой формы заболевания связывают с повреждением ацинозных клеток железы, очень высокой отделяемостью панкреатического сока и ухудшением его оттока. В таких условиях начинают активизироваться собственные ферменты поджелудочной железы, по этой причине происходит как бы самопереваривание ткани поджелудочной железы.
Довольно часто панкреатит и его симптомы его обострения, требующее лечения, возникает в результате приема значительного количества острой жирной еды, в особенности в сочетании с алкогольными напитками (наиболее опасными в данном отношении являются сладкие алкогольные напитки наподобие ликера). Это в особенности присуще для пациентов с симптомами желчнокаменного заболевания. Нередко возникновение симптомов панкреатита является следствием наличия травм живота, оперативных вмешательств на брюшных органах, разного рода симптомов интоксикации, закупорки устья крупного дуоденального сосочка опухолью или камнем. В определенных ситуациях возникновение симптомов острой формы панкреатита и необходимости его лечения связано с эндокринными нарушениями, в числе которых нарушения, которые вызваны беременностью, продолжительным приемом кортикостероидных гормонов, нарушением процесса обмена жиров, некоторыми острыми инфекциями и особенно вирусными, такими как вирусный гепатит.
Характер болевых симптомов при панкреатите
Симптом боли при панкреатите в отдельных случаях бывают опоясывающими, говорящими о воспалении в поджелудочной железе. Кроме того, бывают симптомы боли в спине, иногда в области сердца, за грудиной, в районе левой лопатки. Приступы боли, жгучего и сверлящего характера при хронической болезни, бывают при неверном питании. Острая и жирная еда и алкоголь могут вызвать обострение симптомов хронического панкреатита.
Согласно наблюдениям заболевание сопровождается конкретным суточным болевым ритмом. Болезненные симптомы при этой болезни не тревожат многих до обеда. После приема пищи возникает тяжести в области желудка и по восходящей. Вечерняя пора часто наиболее неприятная, когда при этом заболевании боли обостряются. Ухудшение оттока панкреатического сока, возрастание объема секреции поджелудочной железы, воспаление клетчатки, болезни внутренних органов, разное положение тела и пр. могут увеличить симптом боли.
В лежачем положении наблюдается сверлящая, жгучая и давящая боль при симптомах панкреатита. В случае наклона туловища вперед болевые симптомы немного понижаются. Приступы боли сочетаются с такими симптомами, как высокое отделение слюны, частое сердцебиение и высокая температура (около 38 градусов). Если у панкреатита хронический характер с выраженными симптомами болей, необходимо нанести визит к гастроэнтерологу. При симптомах острого панкреатита и сильных болях нужно срочно вызвать неотложную помощь. Капризное поведение поджелудочной железы довольно опасно и непредсказуемо, потому необходимо своевременное лечение.
Температура при панкреатите
В этой статье мы поговорим о том, как изменяется температура при панкреатите. У больных людей с острой формой заболевания телесная температура часто не увеличивается более, нежели на один-два градуса. Довольно часто лихорадка может начать прогрессировать, а температура тела достигнет высоких показателей даже в случае отсутствия симптомов инфекционно-гнойных осложнений. Принято считать, что высокую лихорадку связывают со сложностью протекания воспалительного процесса в области поджелудочной железы и отмиранием парапанкреатической ткани и появляется по причине освобождения огромного числа цитокинов.
Температура при панкреатите бывает разнообразной – высокой в случае гнойного процесса, нормальной, либо даже пониженной в случае коллапса или отечной формы заболевания.
Признаки панкреатита
Часто в случае острой формы панкреатита можно отметить не только температуру, но и метеоризм (вздутие живота), увеличение температуры тела: часто оно является умеренным (около 37,2-37,4 градусов), несколько реже при заболевании наблюдается – существенное, что случается при возникновении тяжелого повреждения поджелудочной железы. При лабораторных исследованиях в моче находят увеличение уровня ферментов, которые вырабатываются поджелудочной железой, в крови – увеличение количества лейкоцитов (т.н. белых кровяных телец), что напрямую говорит о наличии воспалительного процесса; кроме того может возрастать концентрация глюкозы в крови. Главные клинические проявления хронической формы воспаления поджелудочной железы:
- Вздутие живота;
- Боли в животе (часто после приема пищи);
- Чувство дискомфорта;
- Тошнота;
- Нарушение стула;
- Слабость;
- Понижение веса тела.
Особая закономерность в температурной реакции в случае острого панкреатита отсутствует. В легких ситуациях температура при заболевании часто нормальная или субфебрильная в первые сутки болезни, потом увеличивается часто до 38 градусов.
При более тяжелых формах панкреатита температура увеличивается в первый день до 38-39 градусов, по мере улучшения самочувствия, со временем понижается. В очень тяжелых ситуациях, которые сопровождаются болевым шоком или коллапсом, температура бывает ниже нормы.
У многих больных температура при панкреатите в подавляющем большинстве ситуаций при поступлении нормальная, у значительного числа – в рамках 37-38 градусов, у иных она превышает 38 градусов.
Диагностика панкреатита
Диагностика панкреатита представляет существенные сложности панкреатита, которые обусловлены анатомическим размещением поджелудочной железы, ее тесным контактом с остальными органами желудочно-кишечного тракта, отсутствием достоверных и простых способов изучения.
Диагностика панкреатита – как она проводится и для чего нужна?
Своей значимости не утратил способ копрологического диагностики панкреатита, в особенности если его проводили неоднократно (3-4-5 раз с маленькими промежутками) – в такой ситуации результаты исследований бывают более достоверными. В соответствии с результатами копрологического изучения можно говорить о состоянии процесса пищеварения, который в существенной степени зависит от функционирования поджелудочной железы. В случае панкреатогенных расстройств пищеварительной системы при панкреатите наиболее всего ухудшается переваривание жиров (поскольку оно бывает только благодаря панкреатической липазе), потому в таких ситуациях при копрологическом изучении находят главным образом стеаторею, в наименьшей степени – креато- и амилорею.
Признаки панкреатита и диагностика недуга
Обширное распространение в практической медицине, когда проводится диагностика панкреатита, обрели способы определения панкреатических ферментов в моче и сыворотке крови. Основными достоинствами данных методов являются их нетрудоемкость и относительная легкость.
Панкреатические ферменты оказываются в крови несколькими способами: главным образом, из секреторных протоков и ходов железы, во-вторых, из ацинарных клеток в область интерстициальной жидкости и оттуда в кровь или лимфу, в третьих, при заболевании происходит всасывание ферментов в проксимальных отделениях тонкого кишечника.
Увеличение уровня ферментов в моче и крови при панкреатите осуществляется при появлении барьера для оттока панкреатического секрета и увеличении давления в области протоков поджелудочной железы, которые могут привести к смерти секреторных клеток. Симптомом обострения хронического панкреатита может быть лишь существенное повышение активности амилазы мочи – во много раз, потому умеренное или несущественное увеличение данного показателя можно встретить при прочих острых болезнях органов брюха. Большинство авторов большое значение придают диагностике заболевания по определению ферментов в кровяной сыворотке, часто проводят исследования уровня амилазы, чуть реже – ингибитора трипсина, трипсина и липазы.
Профилактика панкреатита
Панкреатит проявляется нередко неожиданно, в виде опоясывающей боли, которая является нестерпимой. На признаки, часто сопровождающие болезнь с самых первых дней развития, почти никто не обращает внимания, потому как подобные признаки уже являются нормой в ежедневной жизни для большинства людей. Это может являться не только расстройством стула, болью в левой области груди, тянущей болью в пояснице. При наступлении острой стадии невозможными является прием пищи, питья и даже просто нахождение в лежачем положении. Профилактика панкреатита всегда лучше его лечения. Так что же нужно делать для этого?
Профилактика панкреатита – что можно и нельзя?
Чтобы не было развития такой опасной болезни поджелудочной железы, как панкреатит, его профилактика должна осуществляться на протяжении всей жизни. Главным образом тут речь ведется о правильном рационе питания. Особенностью рациона человека в наши дни является потребление алкогольной продукции. Кто-то уже очень привык к употреблению спиртных напитков в огромных количествах несколько раз в течении недели, постоянно, а кому-то кажется необходимой и небольшая дозировка. Однако всего сотня граммов алкогольных напитков, которые выпиваются перед приемом пищи в качества аперитива, в состоянии вызвать возникновение панкреатита и привести к существенным мучениям. Наиболее важным условием для профилактики такого заболевания является совершенный отказ от употребления спиртных напитков.
Основные правила профилактики панкреатита
Профилактика представляет собой также своевременное выявление заболевания. Любые тревожащие болевые ощущения в районе поджелудочной железы обязаны настораживать, а ощущения дискомфорта в печени и желудке в результате приема острой и жирной пищи должны являться поводом для того, чтобы нанести визит к доктору. Лишь в стационарных условиях можно проводить назначенные доктором обследования: гастроскопию, помогающую выявлять стадию болезни, если таковая присутствует, а кроме того, насколько вовлеченным является желудок в развитие заболевания. Панкреатит является болезнью, которое может быть излечено достаточно быстрыми темпами, но он располагает склонностью к рецидивам. По этой причине профилактика панкреатита вместе с предотвращением болезни являются достаточно важными именно для той группы людей, у которых уже наблюдался приступ либо обострение заболевания в прошлые годы.
Панкреатит поджелудочной железы
Панкреатит поджелудочной железы является острым или хроническим воспалением поджелудочной железы. В случае этого заболевания имеют место воспаления и распад тканей поджелудочной железы.
Панкреатит поджелудочной железы причины
Причины панкреатита поджелудочной железы могут заключаться в нарушениях работы сосудов поджелудочной железы, инфекционных болезнях, травме, воспалительных процессах в брюшной полости. Главные причины появления панкреатита поджелудочной железы: возникновение «песка» или камней в протоке железы, острая форма холецистита, влияние алкоголя, болезни желчного пузыря, воспалительный процесс в сосочке, с помощью которого проток поджелудочной железы попадает в просвет двенадцатиперстной кишки, существенные пищевые нагрузки (острые и жирные блюда), лекарственная аллергия. Наиболее часто симптомами панкреатита поджелудочной железы заболевают женщины, а также склонные к полноте и пожилые люди.
Панкреатит поджелудочной железы появляется, если проток железы перекрыт камнями желчного пузыря, кистой или опухолью. В такой ситуации ухудшается нормальный отток пищеварительного сока с ферментами в область двенадцатиперстной кишки, начального отделения тонкой кишки. Накопившиеся ферменты влияют на ткань поджелудочной железы при панкреатите, а поджелудочная железа в итоге включена в процесс самопереваривания. Ферменты приводят к окончательному разрушению тканей железы и расположенных рядом кровеносных сосудов и остальных органов, находящихся в брюшной полости. В итоге появляются сильные кровотечения, перитонит, шок и в результате смерть.
Панкреатит поджелудочной железы симптомы
Пациенты с симптомами панкреатита поджелудочной железы отмечают болевые ощущения в животе, часто регулярные, режущие или тупые, по ходу развития болезни нарастающие до более сильных, вызывая иногда шок. Эти болевые ощущения располагаются под ложечкой, в левом или правом подреберье, при повреждении всей железы имеют опоясывающий характер. Вероятна частая тошнота, которая не приносит облегчения. В рвотной массе при панкреатите поджелудочной железы могут быть примеси желчи. Характерными симптомами панкреатита поджелудочной железы являются тошнота, сухость во рту, отрыжка, икота. Общее самочувствие пациента резко становится хуже: растет температура, становится чаще пульс, возникает одышка, падает артериальное давление, возникает липкий пот, становится сухим с серьезным налетом язык, бледнеют покровы кожи, приобретая потом землисто-серый оттенок, заостряются черты лица.

