Лечение больных с недостаточностью пищеварения прежде всего направлено на основное заболевание. При моно- или олигодефицитной энзимопатии хороший терапевтический эффект наблюдается при лечении с помощью исключения из пищевого рациона соответствующих продуктов. Так, например, при непереносимости лактозы при недостаточности пищеварения исключают из пищи молоко, кефир, шоколад, обладающих при подобных состояниях послабляющим действием. Сливочное масло и сыр обычно хорошо переносятся.
Лечение недостаточности пищеварения
Лечение недостаточности пищеварения с помощью диетического питания
При алиментарных нарушениях кишечного пищеварения при недостаточности пищеварения первоначально рекомендуют в течение 1 – 1,5 суток воздержаться от приема пищи. Если нарушения кишечного пищеварения сопровождаются диареей, назначают для лечения диету №4, при улучшении состояния – диету №46. Питание должно быть частым и дробным, пищу следует тщательно прожевывать. При панкреатической (жировой) диспепсии ограничивают поступление в организм жиров, особенно тугоплавких жиров животного происхождения (свиной, бараний) до 50 – 120 г в сутки.
Если преобладают бродильные процессы при недостаточности пищеварения, то в суточный рацион больного для лечения вводят достаточное количество белков и уменьшают количество углеводов до 300 г в сутки. В суточном рационе больных с гнилостной диспепсией увеличивают количество углеводов. С целью налаживания пищеварительных процессов при недостаточности пищеварения назначают для лечения ферментативные препараты, при всем многообразии которых следует учитывать конкретный состав каждого по уровню протеолитических, липолитических или амилолитических ферментов.
Лекарственные препараты для лечения недостаточности пищеварения
При бродильной диспепсии более эффективны для лечения панзинорм, мезим-форте, дигестал, а при гнилостной – панкреатин, фестал. При приобретенных энзимопатиях хорошо стимулируют ферментативную функцию тонкой кишки коронтин (фаликор, дифрил), фенобарбитал, неробол, фолиевая кислота. Больным с тяжелой диареей при недостаточности пищеварения назначают стабилизирующие работу кишечника препараты – реасек, имодиум по 1 табл. 3 раза в день в течение 5 – 7 дней, кальций молочнокислый, углекислый – по 0,5 – 1,0 г 3 раза в день, кодеин или эфедрин. Для нормализации кишечной флоры при наличии диареи при недостаточности пищеварения назначают для лечения полимиксин по 0,5 г 4 раза в день на протяжении 5 – 7 дней, или левомицетин в такой же дозировке, или кинамицин (моносульфатная соль) по 0,125 или 0,25 г в таблетке в суточной дозе, равной 1,0 г, в течение 7 – 10 дней, или эритромицин по 0,2 г 4 раза в день в течение 7 – 10 дней. Хороший эффект отмечается при назначении сульфаниламидных препаратов – фталазола, сульгина по 0,5 г 4 раза в день, пролонгированного действия – сульфадиметоксина, сульфапиридазина по 0,5 г 2 раза в день, сульфалена по 0,5 г 1 раз в день.
При наличии запоров и дисбактериоза при недостаточности пищеварения антибактериальное лечение должно включать лекарственные препараты, не усугубляющие дисбактериоз. Это уросептики (нитроксолин, 5-НОК, невиграмон, неграм, фуразолидон, фурагин, палин или грамурин) по 1 табл. или капсуле 3 раза в день в течение 7 – 10 дней. Можно назначать также бактрим для лечения недостаточности пищеварения (бисептол-480) по 2 табл. 2 раза в день, интетрикс по 1 – 2 капсулы (300 мг) 2 раза в день.
При дисбактериозе полезно лечение бактисубтилом (по 1 – 2 капсуле между приемами антибактериальных средств, либо после завершения лечения этими средствами), колибактерином (по 3 дозы 2 раза в день перед едой), бификолом (по 5 доз 2 раза в день перед едой), бифидумбактерином или лактобактерином (по 3 – 6 доз 2 раза в день в течение 2 нед). При отсутствии противопоказаний при лечении недостаточности пищеварения назначают тепловые физиотерапевтические процедуры – парафиновые аппликации, озокерит и др. Для закрепления результатов терапии рекомендуется санаторно-курортное лечение.
Формы недостаточности пищеварения
Мальдигестия при недостаточности пищеварения
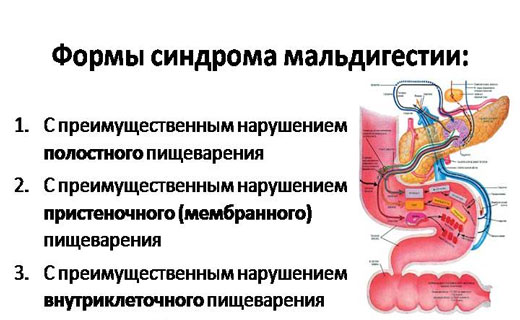
Мальдигестия (франц. mal – болезнь, digestion – пищеварение) – нарушение переваривания (расщепления) пищевых полимеров (белки, жиры, углеводы) до необходимых для всасывания составных частей (моноглицеридов, жирных кислот, аминокислот, моносахаридов и др.). При этой недостаточности пищеварения. Пища почти полностью переваривается и всасывается в тонкой кишке, за исключением некоторых веществ, например, растительной клетчатки. Толстая кишка в процессе пищеварения играет незначительную роль. В ней интенсивно всасывается вода, в проксимальной части толстой кишки происходит переваривание небольшого количества пищи под влиянием ферментов, поступивших из тонкой кишки, а также сока самой толстой кишки. Процесс кишечного пищеварения при недостаточности протекает в два этапа – дистантного (полостного) и мембранного (пристеночного).
Полостная недостаточность пищеварения
Нарушение полостного пищеварения в тонком кишечнике чаще всего возникает на почве недостаточности внешнесекреторной деятельности поджелудочной железы, желчеобразовательной или желчевыводящей функции печени. Отсутствие или недостаточная секреция панкреатического сока при недостаточности пищеварения, а с ним пищеварительных ферментов (трипсина, химотрипсина, эластазы, карбопептидазы, калликреина, липазы, а-амилазы, РНК-азы, ДНК-азы и др.) приводит к неперевариванию значительной части жира и выделению ее с калом (стеаторея), неперевариванию белков. Причинами недостаточности пищеварения внешней секреции поджелудочной железы могут быть окклюзия протока железы изнутри (камни) или снаружи (опухоли), опухоли железы, атрофия ацинарной ткани, воспаление (панкреатиты острый и хронический), нарушения нервно-гуморальных механизмов регуляции панкреатической секреции.
Отсутствие желчи (ахолия) или ее недостаточное поступление (гипохолия) в 12-перстную кишку ведут к недостаточности переваривания жиров при пищеварения из-за отсутствия поступления желчных кислот, обладающих детергентным действием, участвующих в эмульгировании жиров, активирующих липазу и способствующих всасыванию жирных кислот. При этом снижается также перистальтика кишок, активируемая желчью и ее бактерицидное действие. Нарушение всасывания жиров сопровождается дефицитом жирорастворимых витаминов.
Нарушения желчеотделения при недостаточности пищеварения имеют место при препятствиях для оттока желчи по желчевыводящим путям (камни, опухоли) или при нарушении желчеобразовательной функции печени (гепатиты, циррозы). Подавляют желчеобразование голодание и возбуждение симпатических нервов. При расстройствах полостного пищеварения с фекалиями выделяются значительные количества жиров (до 60 – 80% от поглощенного количества), а также непереваренных белков (мышечных волокон после приема мясной пищи) и углеводов.
Мембранная недостаточность пищеварения
Мембранное пищеварение осуществляется на мембране столбчатых клеток кишечных ворсинок и заключается в окончательном гидролизе (расщеплении) пищевых веществ. Решающую роль в мембранном пищеварении при недостаточности играют более 20 ферментов, основная часть которых синтезируется в слизистой оболочке кишки, а некоторое их количество транспортируется из крови (энтерокиназа, несколько пептид аз, щелочная фосфотаза, нуклеаза, липаза, фосфолипаза, амилаза, лактаза, сахараза и др.). Определенное значение в пристеночном пищеварении имеют ферменты, которые частично абсорбируются из химуса (панкреатическая амилаза, липаза и др.).
Интенсивность пристеночного пищеварения зависит от состояния полостного пищеварения. В свою очередь, нарушение выработки ферментов столбчатыми клетками может отразиться на полостном пищеварении. В особенности это касается энтерокиназы, активирующей панкреатический трипсиноген. На пристеночное пищеварение влияют гормоны коры надпочечников, диета, моторика кишки, величина пор исчерченной каемки, ферментный состав в ней, сорбционные свойства мембраны и др.

