Лечение артроза стопы
В комплексном лечении артритов суставов стопы значительное место принадлежит средствам физической реабилитации. Восстановление функции движения и профилактика ее нарушений в пораженном суставе стопы и в окружающих тканях, обычно патологически измененных (в мышцах, сухожилиях и их влагалищах и пр.), невозможны без применения ЛФК, физиотерапевтических методов, массажа, мануальной терапии и рационально построенного двигательного режима.
Средства физической реабилитации чтобы лечить артроз стопы воздействуют в первую очередь на болезненные процессы в пораженных суставах с ускорением рассасывания выпота и более быстром обратном развитии пролиферативных изменений. Этому способствует связанное с движениями улучшение местного кровообращения и биохимических процессов в тканях.
Средства физической реабилитации (в частности, ЛФК и трудотерапия), применяемые в целях нормализации двигательной функции, могут обеспечивать разрушение создавшихся неполноценных временных компенсаций, восстановление силы мышц и координации движений, улучшение бытовых и локомоторных движений.
Основные задачи средств физической реабилитации при артрозе стопы:
- Воздействие на пораженные суставы с целью развития подвижности и профилактики дальнейшего нарушения функции.
- Укрепление мышечной системы и повышение ее работоспособности, улучшение условий кровообращения в области суставов, стимулирование трофических процессов и борьба с гипотрофическими явлениями в мышцах.
- Воздействие на связочный аппарат, принимающий значительное участие в патогенезе заболевания.
- Противодействие отрицательному влиянию длительного двигательного режима, направленного на щажение пораженной стопы при бытовых и производственных нагрузках.
- Уменьшение болевых ощущений приспособлением пораженной стопы к дозированной физической нагрузке.
- Повышение тренированности и общей работоспособности.
Назначать активные средства физической реабилитации в остром периоде лечения артроза стопы не рекомендуется. В этот период основной задачей является снижение болезненности в пораженных суставах стопы, для чего осуществляются лечение положением (с помощью лонгеток, ортопедических ортезов и др.) и тепловые процедуры (при отсутствии общих противопоказаний).
В подостром периоде применяют лечение положением, мануальную терапию, лечебную гимнастику (ЛГ), массаж и физические методы. Раннее начало лечения положением пораженного отдела нижней конечности обеспечивает последующий эффект физических упражнений и массажа, мануальной терапии, ускоряет восстановление функции сустава.
Как лечить артроз стопы?
Лечение артроза суставов стопы положением
В зависимости от локализации поражения рекомендуются следующие функционально-выгодные положения:
- при поражении межфаланговых суставов стопы имеется наклонность к сгибательной контрактуре, в этом случае используют ватно-марлевый валик, причем если плюснефаланговые суставы не затронуты, валик следует укладывать таким образом, чтобы они были свободны, а межфаланговые - прилегали к валику в положении максимально возможного разгибания;
- при локализации процесса в плюснефаланговых суставах стопы определяется ограничение их разгибания и переразгибание в межфаланговых суставах; в этом случае валик необходимо подкладывать под плюснефаланговые суставы при возможно полном их разгибании и при согнутых межфаланговых суставах;
- при поражениях области голеностопного сустава важно укладывать стопу под углом в 90° (с опорой о подстопник).
Манипуляционная и мобилизационная техника для лечения артроза и пораженных суставах стопы
Межфаланговые суставы. Мобилизация суставов стопы проводится в дорсоплантарном и латеролатеральном направлениях. Техника проведения этих приемов аналогична технике исполнения их на суставах кисти. И.п. пациента - лежа на спине, на животе и на боку.
Мобилизация межфаланговых суставов: тракционное движение (а); дорсоплантарное движение с легкой тракцией (б); схема движения (в).
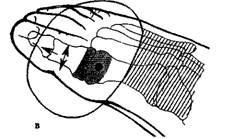
В плюснефаланговых суставах стопы мобилизация осуществляется как в направлениях, указанных выше, так и в направлении вращения.
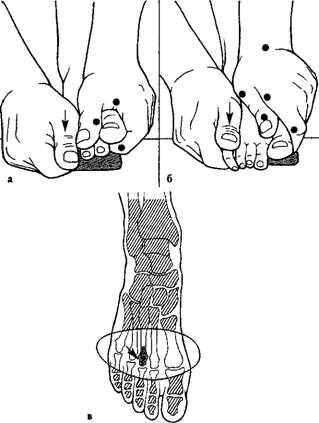
Мобилизация плюснефаланговых суставов проводится приемами дорсального (а) и плантарного (б) «веера»; с легкой тракцией; схема движения (в).
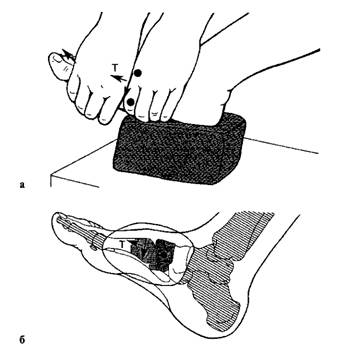
Мобилизация сустава Лисфранка: движение проводится в плантарном направлении (я); схема движения (б).
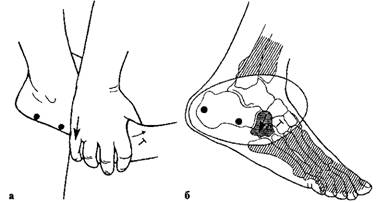
Мобилизация кубовидной кости: плантарное направление с легкой тракцией (а); схема движения (б).
Сустав Лисфранка. При определении суставной щели в стопе следует ориентироваться на основание V плюсневой кости, которое довольно легко пальпируется с наружной стороны стопы. Мобилизация при лечении артроза проводится в плантарном направлении, так как подвижность в этом направлении несколько больше, чем в дорсальном. Возможна тракция и легкие вращательные движения.
Кубовидная кость. Рекомендуются следующие направления движений при проведении лечения артроза при мобилизации: дорсоплантарное и тракционное.
Манипуляция суставов стопы проводится следующим образом: I палец одной руки врача накладывается на I палец другой, расположенной на кубовидной кости, затем выполняется толчок (в плантарном направлении). Прием проводится эффективнее в момент тракционного движения.
Ладьевидная кость. Мобилизация проводится в дорсальном направлении. И.п. больного - лежа на животе, под область голеностопного сустава подкладывается ватно-марлевый валик.
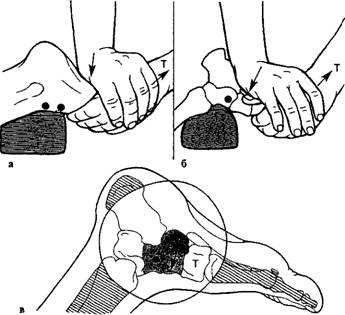
Лечение артроза при мобилизация ладьевидной кости: дорсальное направление с легкой тракцией при различной фиксации (а, б); схема движения (в).
Возможно также проведение мобилизации и в плантарном направлении. Для этого пациент находится в и.п. лежа на спине, под область пятки подкладывается валик.
Пяточная кость. Мобилизация при лечении в суставе ступни Шопара осуществляется в следующих направлениях: супинации и пронации, боковых, переднего и заднего смещений, а также ротационных движений. И.п. пациента - лежа на животе, на спине с подведенным под область стопы валиком. Манипуляция проводится в виде подошвенного и тыльного толчков. Все приемы лечения артроза стопы выполняются одновременно с легкой тракцией за пяточную кость.
Голеностопный сустав образован соединением таранной кости с большеберцовой и малоберцовой костями.
Таранная кость. Мобилизация при лечении артроза проводится в следующих направлениях: дистальное; дорсальное и вентральное.
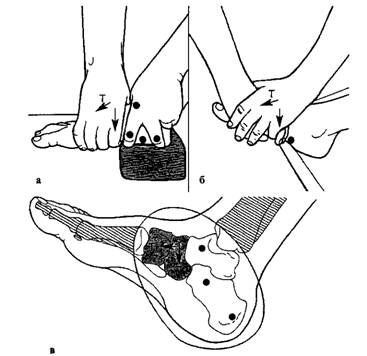
Мобилизация ладьевидной кости стопы: плантарное направление с легкой тракцией при различной фиксации (а, б); схема движения (в).
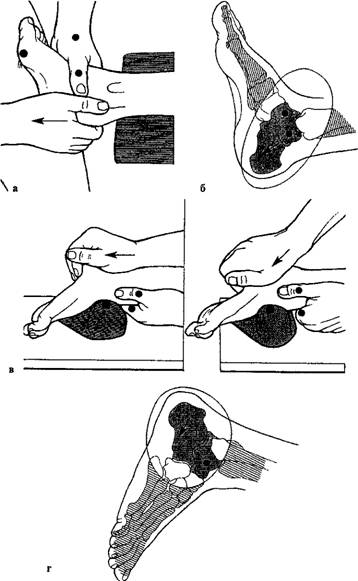
Варианты мобилизации пяточной кости стопы при лечении: и.п. пациента лежа на спине (а); схема движения (б); лежа на животе (в); схема движения (г).
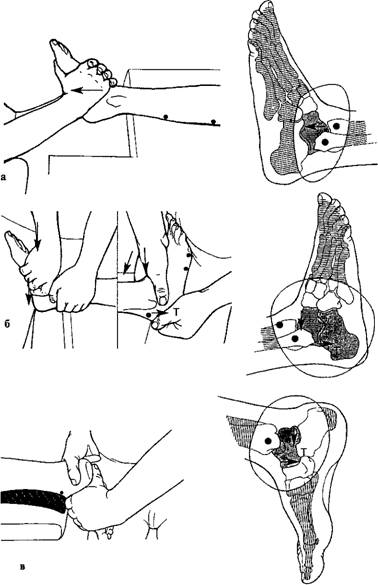
Варианты мобилизации таранной кости: в дистальном направлении с легкой тракцией (а); в дорсальном (б); в вентральном (в) направлениях.
Межберцовое сочленение (дистальное). Мобилизация выполняется за счет движения берцовых костей в дорсальном направлении. При этом таранная кость несколько выдвигается кпереди (вентрально). Манипуляция осуществляется толчком в этом же направлении.
Мобилизация малоберцовой кости стопы в вентральном направлении.
Симптомы артроза стопы
Симптомы артроза стопы, проявляющиеся к концу второго десятилетия жизни, развиваются на почве изменений плоско-вальгусной стопы, сохранившихся с юношеского возраста. В юношеском возрасте быстро растущие конечности часто подвергаются нагрузке, соответствующей массе взрослого человека. Растущие мышцы быстро утомляются, судорожно напрягаются, и развивается так называемое воспалительное или тугоподвижное плоскостопие.
Это состояние вначале является результатом мышечной контрактуры, а позже - результатом контрактуры связок и суставной капсулы. Стопа в течение некоторого времени еще справляется с нагрузкой, но постепенно все больше теряет способность переносить нагрузку, обусловленную профессией или увеличением массы. Чаще всего поражаются лица, выполняющие работу стоя (например, официанты, парикмахеры, хирурги, продавцы и др.).
Мышцы стопы, суставная капсула и связки реагируют на увеличенную нагрузку тоническим напряжением, при помощи которого организм пытается сохранить физиологическое соотношение костей стопы, однако в конце концов это напряжение уже не в состоянии предотвратить патологическое смещение костей, образующих сустав. При помощи стопы передняя часть таранной кости соскальзывает кпереди и книзу с пяточной кости, находящейся в вальгусном положении, в результате этого ладьевидная кость смещается кнаружи и книзу.
Исследование голеностопа и стопы
При пальпации следует прежде всего определить:
- Болезненность суставной щели.
- Припухлость, связанную с внутрисуставным выпотом.
- Ограничение пассивных и активных движений.
- Боль (особенно при нагрузке) во время пальпации и движения в суставе.
Голеностопный сустав
Пальпаторно определите суставную щель одним или двумя большими пальцами, одновременно при этом сгибая и разгибая сустав. Обратите внимание на наличие крепитации во время движения.
Сильно надавите в этом месте для выявления болезненности и припухлости.
Определите пассивную подвижность в суставе. Для этого следует слегка согнуть ногу пациента в коленном суставе с целью расслабления задней группы мышц голени. Одной рукой врач захватывает голени в области пятки, а другой - проводит пассивное движение. В норме пассивное тыльное сгибание осуществляется в пределах 20°, а подошвенное - 45°.
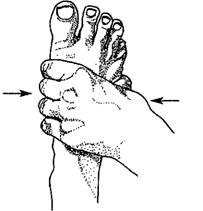
Поперечное сжатие плюсневых костей
Таранно-пяточный (подтаранный) сустав практически недоступен для пальпации. Возможно только определение подвижности:
Врач одной рукой фиксирует голень, а другой, обхватив область пятки, сдвигает стопу кнутри. В норме движение возможно в пределах 30°.
Положение рук врача то же. Движение стопы осуществляется кнаружи около 20°.
Пятка
Боль в пятке может быть вызвана костными шпорами, воспалением пяточного сухожилия, какой-либо из сумок пятки или пяточной жировой подушки. Точная локализация припухлости или повышенной чувствительности помогает выявить изменения тканей.
Плюснефаланговые суставы
Болезненность в их области оценивается при поперечном сдавлении головок плюсневых костей.
Если определена болезненность этим приемом, то проводится пальпация каждого плюснефалангового сустава, сжимая их между большими пальцами (с заднебоковой поверхности и указательными (со стороны подошвы).
Движения в каждом суставе оцениваются следующим образом: врач захватывает головку плюсневой кости между большим и указательным пальцами одной руки, а другой - совершает движения (сгибание и разгибание). В норме 1-й плюснефаланговый сустав разгибается на 80° и сгибается на 35°. Другие суставы могут сгибаться и разгибаться ориентировочно на 40°.
Межфаланговые суставы
Проксимальные и дистальные межфаланговые суставы стоп пальпируются так же, как соответствующие суставы пальцев рук. Медиальная и латеральная стороны сустава прощупываются I и II пальцами. Синовит межфаланговых суставов лучше всего обнаруживается с медиальной и латеральной сторон сустава; припухлость, повышенная чувствительность и повышение температуры выявляются путем надавливания пальцами на сустав с разной силой.
Подвижность определяется при фиксации более проксимально расположенной фаланги и движении более дистальной фаланги. В норме проксимальные межфаланговые суставы сгибаются на 50°, а дистальные - на 40°; разгибание варьирует до 30°.
Исследование стабильности стопы
Передняя стабильность. Симптом переднего выдвижного ящика определяет целостность передней таранно-малоберцовой связки. И.п. пациента - сидя на стуле; врач одной рукой пытается отвести нижний отдел голени кзади, а другой осуществляет движение (на себя) пяточной и таранной кости. Любое движение стопы по отношению к голени означает ее нестабильность.
Латеральная нестабильность является результатом повреждения передней таранно-малоберцовой или пяточно-малоберцовой связок. И.п. пациента то же; врач двумя руками обхватывает пяточную кость, затем пальпирует большим пальцем область, расположенную ниже латеральной лодыжки. После чего врач медленно поворачивает пятку пациента кнутри, обращая внимание на избыточную подвижность и появление пальпируемой щели вне большого пальца.
Для выявления недостаточности дельтовидной связки врачу следует поворачивать пятку кнаружи и определить при этом появление впадины на медиальной стороне. Завершением осмотра стопы является «суставная игра». После осмотра и пальпации стопы следует переходить к изучению состояния мышечной системы голени и стопы.

