При воспалительных изменениях в поджелудочной железе происходит появление хронического панкреатита. Для лечения хронического панкреатита требуется комплексная и длительная терапия. Все методы лечения и терапии хронического панкреатита можно подразделить на консервативные, народные и хирургические методы.
Лечение хронического панкреатита
Для того чтобы вылечить хронический панкреатит нужно обязательно бросить курить и полностью отказаться от употребления всех спиртных напитков, так как их употребление сильно обостряет течение болезни и способствует возникновению онкологического заболевания.
Обязательно нужно соблюдать специальную диету. Острые и жирные блюда необходимо исключить из своего рациона. Питаться при хроническом панкреатите нужно маленькими порциями, но большое количество раз. При острых приступах рекомендуется прибегать к методу голодания, но голодание следует применять только при стационарном лечении в больнице, чтобы обеспечить поддержку организма при помощи капельниц. Ваша основная диета при лечении панкреатита хронической формы должна обеспечить большое поступление в организм белков, ограничить поступление углеводов и блюд, которые стимулируют деятельность поджелудочной железы, таких, как крепкий мясной бульон, маринад и жареная пища.
Нужно принимать ферменты, которые способствуют улучшению пищеварения, снимают боль и подавляют производство поджелудочной железой собственных ферментов. Эти препараты позволяют снизить нагрузку на орган, что обязательно нужно в лечени.
Прием анальгетиков и противовоспалительных средств поможет снизить болевые ощущения и облегчить ваше общее состояние при народном лечении хронического панкреатита.
Очень благоприятно сказывается применение методов фитотерапии. Но этот метод нужно проводить в период ремиссии, его нельзя использовать в период приема лекарств. Цветки ромашки, бессмертника и плоды укропа смешайте в одинаковых пропорциях, залейте кипятком и подогрейте на водяной бане. Принимать нужно по четверти стакана после еды.
Чтобы начать лечить хроническую форму панкреатита, залейте столовую ложку цветков календулы стаканом кипятка и дайте настояться 8-12 часов. Принимайте до еды по одной трети стакана.
Траву девясила, листья мяты и череду перемешайте в равных долях, залейте смесь водой и прокипятите пять минут. Пить до еды, два раза в день по одной трети стакана.
Больному хроническим панкреатитом необходим физический и эмоциональный покой, поэтому нужно ввести ему постельный режим и ограничить число его посещений.
Диета при хроническом панкреатите
Лечение хронического панкреатита - основы лечебного питания:
- увеличение количества белка в диете (мясо, рыба, творог) до 140-150 г;
- для лечения хронического панкреатита необходимо ограничение углеводов, особенно легкоусвояемых (сахар, мед и др.);
- исключение продуктов, обладающих сильным сокогонным действием (мясные и рыбные бульоны, отвар капусты);
- ограничение содержания в рационе жиров до 70-80 г;
- прием пищи в протертом виде, т.е. исключение продуктов, механически раздражающих слизистую желудка;
- исключение обильного разового приема пищи;
- сохранение принципа частого и дробного питания (через каждые 3-4 часа);
- при обострении хронического панкреатита ограничение количества пищи вплоть до полного прекращения питания на 1 -2 дня.
Разрешаются следующие блюда и продукты при лечении панкреатита
- хлеб и хлебные изделия - хлеб пшеничный 1-го и 2-го сортов выпечки предыдущего дня или подсушенный, а также в виде сухарей всего 200-300 г в день при лечении хронического панкреатита;
- супы овощные (кроме капусты), крупяные (манная, овсяная и др.), с вермишелью полтарелки; для улучшения вкуса можно добавлять немного масла или сметаны (вне периода обострения хронического панкреатита);
- блюда из мяса и птицы нежирных сортов (говядина, телятина, курица и др ), приготовленные в отварном или паровом виде (котлеты, кнели, фрикадельки, суфле, пюре, рулет и др.);
- блюда из рыбы нежирных сортов лучше речной, в отварном, паровом, рубленом виде или куском;
- чтобы лечить хроническую форму панкреатита нужно кушать блюда из яиц только в виде омлета; блюда из молока творог некислый, лучше домашнего приготовления (из молока и кефира) в натуральном виде или в виде паровых пудингов, сыр голландский;
- жиры - масло сливочное несоленое (30 г) и оливковое или рафинированное подсолнечное (10 г) - добавлять в блюда; кроме того, общее количество жиров в диете не должно превышать 70-80 г; не следует забывать, что 40 г животного жира содержится в продуктах, включенных в рацион;
- блюда и гарниры из овощей - картофеля, моркови, свеклы, тыквы, кабачков - применять в вареном, протертом виде, в виде пюре, паровых пудингов без корочки можно при лечении этого заболевания;
- блюда и гарниры из круп и макаронных изделий - манной, гречневой, овсяной, перловой, рисовой, макарон, домашней лапши и вермишели;
- каши, сваренные на воде с добавлением молока, полужидкие можно при лечении панкреатита хронической формы;
- фрукты - яблоки несладкие в печеном виде;
- сладкие блюда - кисели, протертые компоты, желе на ксилите;
- напитки, которые можно при лечении хронического панкреатита - слабый, чай, малосладкий;
- витамины - отвар шиповника и пшеничных отрубей.
При лечении хронического панкреатита народными средствами запрещаются:
- мясные, рыбные и крепкие вегетарианские навары, особенно грибные, жирные сорта мяса и рыбы, жареные мясо и рыба, свиное сало, говяжий и бараний жиры;
- если вы начали лечить панкреатит, вам нельзя сырую непротертую капусту, репу, редис, щавель, шпинат, редьку, брюкву, различные копчености, содержащие много экстрактивных веществ, всякие острые закуски, консервы, колбасы;
- сдобное;
- тесто, пироги, черный хлеб, мороженое, алкогольные налитки.
- Различные препараты йода и брома, а также слабительные противопоказаны при лечении хронического панкреатита.

Лечение панкреатита препаратами
Поскольку одним из механизмов стимуляции панкреатической секреции является повышенное выделение соляной кислоты, при хроническом панкреатите применяют препараты, уменьшающие желудочную секрецию. Обычно используют невсасывающиеся антациды (алюминий-магнийсодержащие), пирензепин, блокаторы Н2-рецепторов гистамина (ранитидин, фамотидин) в обычных дозах. Также чтобы вылечить хроническую форму панкреатита используют средства, подавляющие активность ферментов поджелудочной железы и уменьшающие их деструктивное воздействие на поджелудочную железу и другие органы и ткани. Обычно для лечения применяют апротинин (трасисол в дозе не менее 100000 ЕД/сут, контрикал 20000-40000 ЕД/сут, гордокс 50000-100000 ЕД/сут). Эти препараты применяют при лечении выраженных обострений хронического панкреатита (болевой синдром, гиперамилаземия, гиперамилазурия) внутривенно капельно со скоростью 40-60 капель в минуту после разведения в 400 мл 5% раствора глюкозы или изотонического раствора хлорида натрия курсом 7-10 дней. Также для лечения хронического панкреатита используют кислоту аминокапроновую по 100 мл 5% раствора 1-2 раза в сутки внутривенно капельно курсом 5-10 дней. Кроме того, применяют средства, снижающие давление в протоковой системе поджелудочной железы. При диспептических проявлениях (изжога, отрыжка, тошнота) применят препараты, устраняющие нарушения гастродуоденальной моторики: метоклопрамид по 10 мг 2-3 раза в сутки, домперидон, сульпирид по 100 мг в/м 3 раза в сутки.
Спазмолитические препараты при лечении хронической формы панкреатита
Спазмолитические средства и препараты для лечения хронического панкреатита (платифиллин, атропин, но-шпа, гастроцепин, папаверин) используются в средних дозировках подкожно и внутрь, чаще всего, в случае болевых форм хронического заболевания. В качестве антацидов пользуются фосфалюгелем, алмегелем и остальными щелочными жидкими смесями. При обострении хронического панкреатита средней тяжести внешнесекреторная недостаточность железы имеет большое значение при развитии как диспепсического, так и болевого синдрома. Об этом говорит позитивный лекарственный эффект ферментных средств, а кроме того H2-блокаторов и антацидов. За последние годы эти средства назначают пациентам с хроническим панкреатитом намного чаще.

В случае выраженного болевого синдрома пользуются препаратами H2-блокаторами (фамотидин, ранитидин и т.д.).
Ферментное лечение хронической формы панкреатита
При подавлении панкреатической секреции большое значение имеет, такие препараты для лечения, как трипсин и липаза. В промежутке двенадцатиперстной кишки число трипсина, по закону обратной связи способное ингибировать панкреатическую секрецию, обязано быть равным 150-300 граммам на протяжении часа, а для гарантии гидролиза нейтральных жиров – не меньше 20000 ЕД липазы. Подобные свойства имеют микросферические ферменты с большим количеством амилазы, липазы, протеаз.
Адекватное ферментное лечение препаратами при хроническом панкреатите применяется тут же после купирования интенсивного обострения в характерным болевым синдромом. Назначаются часто панкреатические ферменты по 1-3 капсулы при и после приема пищи. Дозы средств устанавливают исходя из нужды в липазе. Для многих пациентов хватает 20000-40000 ЕД; при очень тяжелых формах панкреатита с ярко выраженной стеатореей суточная доза липазы поднимается до отметки 50000-60000 ЕД.
В случае изолированной внешнесекреторной нехватке поджелудочной железы желательно назначать Креон, в случае билиарно-панкреатической нехватки – препараты при хроническом панкреатите вроде панкурмена панзинорма. При сложной стеаторее в дополнение назначаются жирорастворимые витамины, а также витамины группы В.
Купирование болевого синдрома при лечении хронического панкреатита
Если болевой синдром при хроническом панкреатите связан с поражением паренхимы и капсулы поджелудочной железы без вовлечения в процесс главного протока, выраженный обезболивающий эффект достигается уже после проведения лечебных мероприятий, направленных на снижение панкреатической секреции. Выраженность болевого синдрома при хроническом панкреатите уменьшают и ферментные препараты. Если болевой синдром сохраняется, назначают ненаркотические анальгетики (анальгин, баралгин) в сочетании с антигистаминными препаратами для лечения.
При упорном и выраженном болевом синдроме можно назначить наркотические анальгетики для лечения хронического панкреатита (промедол 1 мл 1% раствора подкожно; морфин противопоказан, так как вызывает спазм сфинктера Одди) или октреотид (синтетический аналог соматостатина) по 50-100 мкг 2 раза в день подкожно.
При обострении неосложнённого хронического панкреатита болевой синдром купируется в течение 3-4 дней. Если в течение недели интенсивность болевого синдрома, даже при народном лечении хронического панкреатита существенно не уменьшается даже при использовании наркотических анальгетиков, необходимо искать другие причины его возникновения (осложнения панкреатита, опухоль поджелудочной железы) или думать о наличии наркотической зависимости.
Как лечить хронический панкреатит?
Как лечить хронический панкреатит с помощью заместительной терапии?
Лёгкая стеаторея, не сопровождающаяся поносами и похуданием, может быть скорректирована диетой и народными средствами. Показанием для назначения ферментов считают стеаторею с потерей жира более 15 г/сут, сочетающуюся с поносом и уменьшением массы тела.
Используемые ферментные препараты для лечения не должны снижать рН желудочного сока, стимулировать панкреатическую секрецию. Поэтому препаратами выбора считают ферменты, не содержащие жёлчь и экстракты слизистой оболочки желудка. Предпочтение нужно отдавать микрогранул ированным формам, растворяющимся в тонкой кишке при рН 5,0 и выше и хорошо смешивающимся пищевым химусом.
Дозы ферментных препаратов зависят от степени панкреатической недостаточности и желания больного соблюдать диету. Для обеспечения нормального процесса пищеварения при полноценном питании у больных с выраженной внешнесекреторной недостаточностью необходим приём 20000-30000 ЕД липазы с каждым приёмом пищи.
Ферментные препараты для лечения хронического панкреатита назначают пожизненно. Дозы можно уменьшать при соблюдении строгой диеты с ограничением жира и белка и увеличивать при расширении диеты. Показатель правильно подобранной дозы ферментов - стабилизация или увеличение массы тела, прекращение диареи, стеатореи и креатореи.
При отсутствии эффекта от назначения больших доз ферментов (30 000 ЕД по липазе) их увеличение нецелесообразно. Причинами могут быть сопутствующие заболевания: микробное обсеменение двенадцатиперстной кишки, глистные инвазии тонкой кишки, преципитация жёлчных кислот и инактивация ферментов в двенадцатиперстной кишке в результате снижения рН. При низком рН содержимого двенадцатиперстной кишки рекомендуют приём ферментов при хроническом панкреатите сочетать с антисекреторными препаратами (блокаторами Н2-рецепторов гистамина, блокаторами "протонного насоса", антацидами).
Санаторно-курортное лечение панкреатита
Это лечение проводят на курортах гастроэнтерологического профиля: Ессентуки, Трускавец, Джермук, Моршин и др.
Хирургическое лечение хронического панкреатита
Хирургическое лечение показано при сужении или обтурации большого сосочка двенадцатиперстной кишки, главного панкреатического протока, холедохолитиазе и других причинах, затрудняющих отток секрета железы; при механической желтухе и увеличении головки поджелудочной железы; при кистах и псевдокистах поджелудочной железы.
Осложнения хронического панкреатита
Осложнения хронического панкреатита снижают эффективность лекарственной терапии и часто требуют хирургического лечения. В период обострения хронического панкреатита могут развиться гиповолемический шок, желудочно-кишечное кровотечение, желтуха, абсцессы, сепсис. Часто хронический панкреатит осложняется псевдокистами. Длительно протекающий хронический панкреатит приводит к расширению главного панкреатического протока, изменениям соседних органов: сужению общего жёлчного протока, двенадцатиперстной кишки, тромбозу селезёночной вены, выпотам в плевральную, перикардиальную, брюшную полости.
Гиповолемический шок при лечении хроническом панкреатите
Гиповолемический шок развивается в связи с активацией панкреатическими ферментами в крови вазоактивных субстанций (кинина, калликреина). Они увеличивают сосудистую проницаемость, что приводит к пропотеванию в межклеточные пространства большого количества жидкости. Это вызывает снижение ОЦК и развитие гиповолемического шока. Признаками шока являются резкое падение АД, тахикардия, бледность кожных покровов, холодный пот, олигурия, ступор.
Желудочно-кишечные кровотечения при лечении хронического панкреатита
Желудочно-кишечные кровотечения связаны с сопутствующими заболеваниями органов пищеварения (язвенная болезнь, эрозивный гастрит, опухоли желудка, синдром Меллори-Вейс) и осложнениями самого хронического панкреатита. Это кровотечения из варикозно-расширенных вен пищевода и кардиального отдела желудка, вызванные тромбозом селезёночной вены и последующим формированием портальной гипертензии. Причиной кровотечения также может быть прорыв псевдокист или абсцессов поджелудочной железы в кишечник.
Сужение общего жёлчного протока при лечении хронического панкреатита
Сужение общего жёлчного протока может быть вызвано стенозирующим дуоденальным папиллитом, а также отёком и фиброзом головки поджелудочной железы, развитием псевдокист. Клинически проявляется развитием механической желтухи.
Сужение просвета двенадцатиперстной кишки при лечении хронического панкреатита
Сужение просвета двенадцатиперстной кишки наблюдается редко и возникает при воспалении и отёке головки поджелудочной железы, формировании псевдокист, спаечном процессе в брюшной полости. Клинически данное осложнение хронического панкреатита проявляется болевым и диспепсическим синдромами. Боли связаны с обострением хронического панкреатита и вовлечением в воспалительный процесс нисходящего отдела двенадцатиперстной кишки. Диспепсия (тошнота, рвота) может быть вызвана непроходимостью двенадцатиперстной кишки. Клиническая картина хронического панкреатита проявляется или усиливается после еды.
Абсцессы поджелудочной железы при хроническом панкреатите
Абсцессы поджелудочной железы развиваются вследствие образования участков некроза с последующим присоединением вторичной инфекции. Осложнение, как правило, возникает на 2-3-й неделе от начала обострения на фоне уменьшения симптомов хронического панкреатита. Клинически абсцесс проявляется лихорадкой, тахикардией, усилением болей в животе, напряжением передней брюшной стенки, лейкоцитозом, гипоальбуминемией. При этом осложнении отмечают высокую летальность.
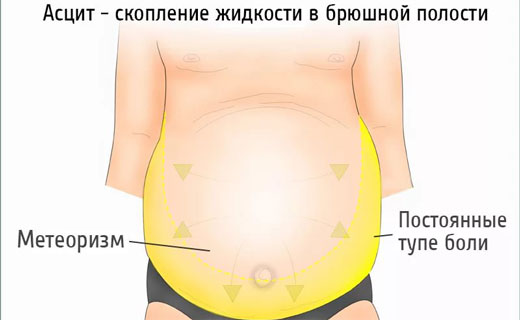
Как лечить асцит при хроническом панкреатите?
Асцит возникает при попадании панкреатического сока в малый сальник и брюшную полость в результате разрыва панкреатических протоков. У больного с хроническим панкреатитом появляется тяжесть в животе, усиливаются признаки нарушения внешнесекреторной функции железы. В асцитической жидкости большое содержание белка, панкреатических ферментов (амилазы, липазы, трипсина). Необходимо помнить, что ферменты поджелудочной железы могут появиться в асцитической жидкости при опорожнении псевдокист в брюшную полость, при раке поджелудочной железы.
Прогноз лечения хронического панкреатита
Чтобы вылечить панкреатит хронической формы нужно строгое соблюдение диеты, отказ от употребления алкоголя, народное лечение, адекватность поддерживающей терапии существенно уменьшают частоту и выраженность обострений у 70-80% больных. Больные хроническим алкогольным панкреатитом живут до 10 лет при полном отказе от употребления алкогольных напитков. Если же они продолжают употреблять алкоголь, то половина из них умирает раньше этого срока. Стойкая и длительная ремиссия возможна лишь при регулярной поддерживающей терапии.

