Хроническая почечная недостаточность (ХПН) - симптомокомплекс, развивающийся в результате постепенной гибели нефронов при любых признаках прогрессирующего заболевания почек. Термин "уремия", применяемый для развёрнутой картины симптомов хронической почечной недостаточности, следует понимать не только в смысле выраженного снижения экскреции азотистых производных, но и нарушения всех симптомов почек, в том числе метаболических и эндокринных. В этой статье мы рассмотрим симптомы хронической почечной недостаточности и основные признаки хронической почечной недостаточности у человека. Диагностика почечной недостаточно достаточно сложна, из за того что симптомы совпадают с другими признаками поражений почек.
Симптомы хронической почечной недостаточности
Полиурия и никтурия - типичные признаки консервативной стадии при хронической почечной недостаточности до развития терминальной стадии заболевания. В терминальную стадию хронической почечной недостаточности отмечают симптомы олигурии с последующей анурией.
Изменения лёгких и сердечно-сосудистой системы при симптомах хронической почечной недостаточности
Признаки застоя крови в лёгких и отёк лёгких при уремии могут наблюдаться при задержке жидкости. Рентгенологически выявляют признаки застойных явлений в корнях лёгких, имеющих форму "крыльев бабочки". Эти изменения исчезают на фоне гемодиализа. Симптомы плеврита в рамках хронической почечной недостаточности может быть сухим и экссудативным (полисерозит при уремии). Экссудат обычно имеет геморрагический характер и содержит небольшое количество мононуклеарных фагоцитов при хронической почечной недостаточности. Концентрация креатинина в плевральной жидкости повышена, но ниже, чем в сыворотке крови при хронической почечной недостаточности.
Признаки артериальной гипертензия часто сопутствует хронической почечной недостаточности. Возможно развитие симптомов злокачественной артериальной гипертензии с энцефалопатией, судорожными припадками, ретинопатией. Сохранение симптомов артериальной гипертензии на фоне диализа наблюдают при гиперрениновых механизмах. Отсутствие признаков артериальной гипертензии в условиях терминальной хронической почечной недостаточности обусловлено потерей солей (при хроническом пиелонефрите, поликистозной болезни почек) или избыточным выведением жидкости (злоупотребление диуретиками, рвота, диарея).
Признаки перикардита при адекватном ведении больных хронической почечной недостаточности отмечают редко. Клинические симптомы перикардита неспецифичны. Отмечают признаки как фибринозного, так и выпотного перикардита. Для предупреждения развития симптомов геморрагического перикардита следует избегать назначения антикоагулянтов. Поражение миокарда возникает на фоне признаков гиперкалиемии, дефицита витаминов, гиперпаратиреоза. При объективном исследовании удаётся обнаружить симптомы хронической почечной недостаточности: приглушенность тонов, "ритм галопа", систолический шум, расширение границ сердца, различные нарушения ритма.
Признаки атеросклероза коронарных и мозговых артерий при симптомах хронической почечной недостаточти может иметь прогрессирующее течение. Симптомы инфаркта миокарда, острой левожелудочковой недостаточности, аритмии особенно часто наблюдают при инсулиннозависимом сахарном диабете в стадии почечной недостаточности.
Признаки гематологических нарушений при хронической почечной недостаточности
Признаки анемии при хронической почечной недостаточности носит нормохромный нормоцитарный характер. Причины появления симптомов анемии при хронической почечной недостаточности:
- снижение выработки эритропоэтина в почках;
- воздействие уремических токсинов на костный мозг, т. е. возможен апластический характер симптомов анемии;
- снижение продолжительности жизни эритроцитов в условиях уремии.
У больных с симптомами хронической почечной недостаточности, находящихся на гемодиализе, повышен риск развития симптомов кровотечения на фоне планового введения гепарина. Кроме того, плановый гемодиализ способствует "вымыванию" фолиевой, аскорбиновой кислот и витаминов группы В. Также при хронической почечной недостаточности отмечают повышенную кровоточивость. При уремии происходит нарушение агрегационной функции тромбоцитов. Кроме того, с увеличением концентрации гуанидинянтарнои кислоты в сыворотке крови происходит снижение активности тромбоцитарного фактора 3.
Симптомы хронической почечной недостаточности со стороны нервной системы
Дисфункция ЦНС проявляется признаками сонливости или, наоборот, бессонницей. Отмечают утрату способности к концентрации внимания. В терминальной стадии возможны симптомы: "порхающий" тремор, судороги, хорея, ступор и кома. Типично шумное ацидотическое дыхание (типа Куссмауля). Часть симптомов хронической почечной недостаточности может быть скорригирована при гемодиализе, но изменения на электроэнцефалограмме (ЭЭГ) часто носят стойкий характер. Периферическая невропатия характеризуется признаками преобладания чувствительных поражений над двигательными; нижние конечности поражаются более часто, чем верхние, а дистальные отделы конечностей - чаще проксимальных. Без гемодиализа периферическая невропатия неуклонно прогрессирует с развитием вялой тетраплегии при хронической почечной недостаточности.
Некоторые неврологические нарушения могут быть симптомами осложнения гемодиализа при хронической почечной недостаточности. Так, интоксикацией алюминием предположительно объясняют слабоумие и судорожные синдромы у больных, находящихся на плановом гемодиализе. После первых сеансов диализа вследствие резкого снижения содержания мочевины и осмолярности жидкостных сред возможно развитие отёка мозга.
Симптомы нарушения со стороны ЖКТ при хронической почечной недостаточности
Отсутствие аппетита, тошнота, рвота (а также зуд) - распространённые симптомы уремической интоксикации при хронической почечной недостаточности. Неприятный вкус во рту и аммиачный запах изо рта обусловлены расщеплением мочевины слюной до аммиака. У каждого четвёртого больного с признаками хронической почечной недостаточности обнаруживают признаки язвенной болезни желудка. Среди возможных причин - колонизация Helicobacter pylori, гиперсекреция гастрина, гиперпаратиреоз. Часто наблюдают симптомы паротита и стоматита, связанные с вторичным инфицированием. Больные, находящиеся на гемодиализе, составляют группу повышенного риска в отношении вирусного гепатита В и С.
Симптомы эндокринного расстройства при хронической почечной недостаточности
При описании патогенеза уже было указано на причины развития симптомов уремического псевдодиабета и признаков вторичного гиперпаратиреоза. Часто отмечают признаки аменореи; функция яичников может восстановиться на фоне гемодиализа. У мужчин наблюдают импотенцию и олигоспермию, снижение концентрации тестостерона в крови. У подростков часто происходит нарушение процессов роста и полового созревания.
Признаки изменения кожи при хронической почечной недостаточности
Кожа в типичных случаях сухая; бледная, с жёлтым оттенком, обусловленным задержкой урохромов. На коже обнаруживают геморрагические изменения (петехии, экхимозы), расчёсы при зуде. При прогрессировании симптомов хронической почечной недостаточности в терминальной стадии концентрация мочевины в поте может достигать таких высоких значений, что на поверхности кожи остаётся так называемый "уремический иней".
Признаки со стороны костной системы при хронической почечной недостаточности
Они обусловлены вторичным гиперпаратиреозом при хронической почечной недостаточности. Более чётко эти признаки выражены у детей. Возможны три типа повреждений: почечный рахит (изменения аналогичны таковым при обычном рахите), кистозно-фиброзный остеит (характеризуется симптомами остеокластической резорбцией кости и субпериостальными эрозиями в фалангах, длинных костях и дистальных отделах ключиц), остеосклероз (усилена плотность костей, преимущественно позвонков). На фоне почечной остеодистрофии при хронической почечной недостаточности наблюдают переломы костей, наиболее частая локализация - рёбра, шейка бедренной кости.
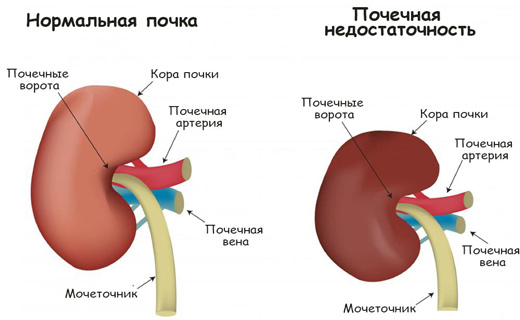
Признаки хронической почечной недостаточности
Снижение массы функционирующих нефронов приводит к признакам изменения гормональной ауторегуляции клубочкового кровотока (система "ангиотензин II - простагландины") с развитием гиперфильтрации и гипертензии в сохранившихся нефронах. Показано, что ангиотензин II способен усиливать синтез трансформирующего фактора роста бета, а последний в свою очередь стимулирует продукцию внеклеточного матрикса при хронической почечной недостаточности. Таким образом, сопряжённые с гиперфильтрацией повышенное внутриклубочковое давление и усиленный кровоток приводят к склерозу клубочков. Замыкается порочный круг; для его ликвидации необходимо устранить гиперфильтрацию.
С тех пор как стало известно, что симптомы токсического эффекта уремии воспроизводятся введением в эксперименте сыворотки больного хронической почечной недостаточности, поиск этих токсинов продолжается. Наиболее вероятные претенденты на роль токсинов - продукты обмена белков и аминокислот, например мочевина и гуанидиновые соединения (гуанидины, метил- и диметилгуанидин, креатинин, креатин и гуанидинянтарная кислота, ураты, алифатические амины, некоторые пептиды и производные ароматических кислот - триптофана, тирозина и фенилаланина). Таким образом, при симптомах хронической почечной недостаточности существенно нарушается обмен веществ. Следствия его разнообразны.
Симптомы основного обмена при хронической почечной недостаточности

При признаках хронической почечной недостаточности часто отмечают признаки гипотермии. Сниженная активность энергетических процессов в тканях, возможно, связана с угнетением уремическими токсинами работы К , Na -насоса. На фоне гемодиализа температура тела возвращается к норме.
Симптомы нарушения водно-электролитного обмена при хронической почечной недостаточности
Изменения в работе К+, Na+ -насоса приводят к внутриклеточному накоплению ионов натрия и дефициту ионов калия. Избыток внутриклеточного натрия сопровождается осмотически индуцированным накоплением воды в клетке. Концентрация ионов натрия в крови остаётся постоянной вне зависимости от степени снижения скорости клубочковой фильтрации: чем она ниже, тем интенсивнее экскретирует ионы натрия каждый из оставшихся функционирующих нефронов. Признаков гипернатриемии при хронической почечной недостаточности практически не бывает. В регуляции экскреции ионов натрия играют роль разнонаправленные эффекты альдостерона (задержка ионов натрия) и предсердного натрийуретического фактора (выведение ионов натрия).
По мере развития признаков хронической почечной недостаточности также происходит усиление экскреции воды каждым из оставшихся функционирующих нефронов. Поэтому даже при скорости клубочковой фильтрации, составляющей 5 мл/мин, почки обычно бывают способны поддерживать диурез, но за счёт снижения симптомов концентрационной способности. При скорости клубочковой фильтрации ниже 25 мл/мин почти всегда отмечают изостенурию. Отсюда следует важный практический вывод: потребление жидкости должно быть адекватным для обеспечения экскреции суммарной суточной солевой нагрузки при хронической почечной недостаточности. Опасны как чрезмерное ограничение, так и избыточное введение жидкости в организм.
Содержание внеклеточных ионов калия при хронической почечной недостаточности зависит от соотношения калий- сберегаюших и калийснижающих механизмов. К первым относят состояния, сопровождающиеся инсулинорезистентностью (инсулин в норме увеличивает поглощение калия мышечными клетками), а также метаболический ацидоз (индуцирующий выход ионов калия из клеток). Снижению уровня калия способствуют чрезмерно строгая гипокалиемическая диета, употребление диуретиков (кроме калийсберегающих), вторичный гиперальдостеронизм. Сумма этих противодействующих факторов выражается в нормальном или слегка повышенном уровне калия в крови у больных с симптомами хронической почечной недостаточности (за исключением симптомов терминальной фазы, для которой типична гиперкалиемия). Признаки гиперкалиемии - одно из самых опасных проявлений хронической почечной недостаточности. При высокой гиперкалиемии (более 7 ммоль/л) мышечные и нервные клетки теряют способность к возбудимости, что ведёт к параличам, поражению ЦНС, АВ-блокаде, вплоть до остановки сердца.
Симптомы изменения углеводного обмена при хронической почечной недостаточности
Содержание циркулирующего в крови инсулина при признаках хронической почечной недостаточности повышено. Тем не менее в условиях почечной недостаточности часто нарушена толерантность к глюкозе, хотя значительной гипергликемии и тем более кетоацидоза не отмечают. Причин для этого при хронической почечной недостаточности выяснено несколько: признаки резистентности периферических рецепторов к действию инсулина, симптомы внутриклеточного дефицита калия, метаболический ацидоз, повышение уровней контринсулярных гормонов (глюкагона, гормона роста, глюкокортикоидов, катехоламинов). Нарушение толерантности к глюкозе при хронической почечной недостаточности называют азотемическим псевдодиабетом; это явление не требует самостоятельного лечения.
Симптомы изменения метаболизма жиров при хронической почечной недостаточности
Гипертриглицеридемия, повышенные уровни ЛП А и снижение содержания ЛПВП характерны для хронической почечной недостаточности. В то же время содержание холестерина в крови при симптомах хронической почечной недостаточности остаётся в пределах нормы. Несомненный вклад в усиление синтеза триглицеридов вносит гиперинсулинизм.
Изменения симптомов обмена кальция и фосфора при хронической почечной недостаточности
Концентрация фосфора в сыворотке крови начинает возрастать при снижении скорости клубочковой фильтрации ниже 25% от нормального уровня. Фосфор способствует признакам отложения кальция в костях, что вносит вклад в развитие гипокальциемии при хронической почечной недостаточности. Кроме того, важной предпосылкой гипокальциемии является снижение синтеза в почках 1,25-дигидроксихолекальциферола. Это активный метаболит витамина D, отвечающий за всасывание ионов кальция в кишечнике. Гипокальциемия стимулирует выработку паратгормона, т. е. развивается вторичный гиперпаратиреоз, а также почечная остеодистрофия (более часто у детей, чем у взрослых).

Диагностика почечной недостаточности
Как проводится диагностика почечной недостаточности?
Наиболее информативны в диагностике симптомов хронической почечной недостаточности - определение максимальной (в пробе по Зимницкому) относительной плотности мочи, величины скорости клубочковой фильтрации и уровня креатинина в сыворотке крови. Диагностика нозологической формы, приведшей к признакам почечной недостаточности, тем сложнее, чем позднее стадия хронической почечной недостаточности. На стадии терминальной почечной недостаточности симптомы стираются. Отличить признаки хронической и симптомы острой почечной недостаточности часто бывает сложно, особенно при отсутствии данных анамнеза и медицинской документации за прошлые годы. Наличие стойкой нормохромной анемии в сочетании с полиурией, артериальной гипертензией, симптомами гастроэнтерита свидетельствует в пользу хронической почечной недостаточности.
Определение относительной плотности мочи при диагностике
Для хронической почечной недостаточности характерный признак: изостенурия. Относительная плотность выше 1,018 свидетельствует против почечной недостаточности. Снижение относительной плотности мочи, помимо хронической почечной недостаточности, может наблюдаться при избыточном употреблении жидкостей, применении диуретиков, старении.
Содержание электролитов при симптомах хронической почечной недостаточности
При симптомах хронической почечной недостаточности гиперкалиемия обычно развивается в терминальной стадии. Содержание ионов натрия меняется несущественно, причём гипернатриемию отмечают существенно реже, чем гипонатриемию. Содержание ионов кальция обычно снижено, фосфора - повышено.
Диагностика размеров почек при хронической почечной недостаточности
Для диагностики симптомов хронической почечной недостаточности используют рентгенологические и ультразвуковые методы. Отличительный признак почечной недостаточности - уменьшение размеров почек. Если уменьшения размеров не наблюдают, в ряде случаев показана биопсия почки.
Симптомы изменения обмена веществ при хронической почечной недостаточности
Наиболее важные механизмы:
- Задержка ионов натрия и воды с увеличением ОЦК, накоплением ионов натрия в стенке сосуда с последующим отёком и повышением чувствительности к прессорным агентам.
- Активация прессорных систем: ренинангиотензинальдостерон, вазопрессина, системы катехоламинов.
- Недостаточность почечных депрессорных систем (Пг, кининов) при симптомах хронической почечной недостаточности.
- Накопление ингибиторов синтетазы оксида азота и дигоксиноподобных метаболитов, резистентность к инсулину.
- Повышенный риск развития атеросклероза
Факторы риска признаков атеросклероза в условиях хронической почечной недостаточности: гиперлипидемия, нарушение толерантности к глюкозе, длительная артериальная гипертензия, гипергомоцистеинемия.
Ослабление признаков противоинфекционного иммунитета при хронической почечной недостаточности
Причинами его выступают следующие:
- Снижение эффекторных функций фагоцитов при хронической почечной недостаточности.
- Артериовенозные шунты: при гемодиализе при нарушении правил ухода за ними они становятся "входными воротами" инфекции.
- Патогенетическая иммуносупрессивная терапия фоновых заболеваний почек усиливает риск интеркуррентных инфекций.
Патоморфология признаков хронической почечной недостаточности
Симптомы морфологических изменений в почках при хронической почечной недостаточности однотипны, несмотря на разнообразие вызывающих ХГТН причин. В паренхиме преобладают фибропластические процессы: часть нефронов погибает и замещается соединительной тканью. Оставшиеся нефроны испытывают функциональную перегрузку. Наблюдают морфофункциональную корреляцию между количеством "рабочих" нефронов и нарушением почечных функций.
Классификации хронической почечной недостаточности
Общепринятой классификации хронической почечной недостаточности не существует. Наиболее существенными признаками во всех классификациях признаны содержание в крови креатинина и скорость клубочковой фильтрации.
С клинической позиции для оценки прогноза и выбора лечебной тактики целесообразно выделять три стадии хронической почечной недостаточности:
Начальная или латентная: симптомы - снижение скорости клубочковой фильтрации до 60-40 мл/мин и повышение креатинина крови до 180 мкмоль/л.
Консервативная: признаки - скорость клубочковой фильтрации 40-20 мл/мин, креатинин крови до 280 мкмоль/л.
Терминальная: симптомы - скорость клубочковой фильтрации меньше 20 мл/мин, креатинин крови выше 280 мкмоль/л.
Если на первых двух стадиях ХПН можно использовать медикаментозные методы лечения, поддерживающие остаточные функции почек, то в терминальной стадии эффективна только заместительная терапия - хронический диализ или трансплантация почки.
Причины хронической почечной недостаточности
Гломерулонефриты (первичные и вторичные) - наиболее частая причина хронической почечной недостаточности. Недостаточность может также быть обусловлена симптомами поражения канальцев и почечного интерстиция (пиелонефрит, тубулоинтерстициальные нефриты), признаками болезней обмена веществ (сахарный диабет), амилоидозом, врождённой патологией (поликистозная болезнь почек, гипоплазия почек, синдром Фанкони, болезнь Олпорта и др.), обструктивными нефропатиями (мочекаменная болезнь, гидронефроз, опухоли) и поражениями сосудов (гипертоническая болезнь, стеноз почечных артерий).

