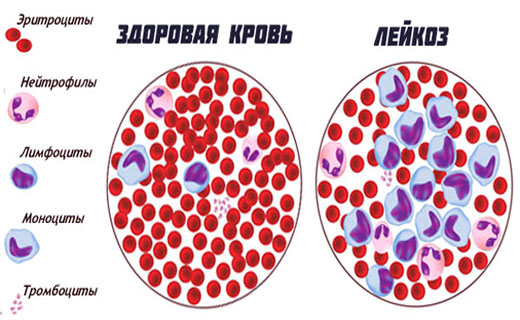
Лейкоз крови - опухоль кроветворной системы, первично поражающая кроветворные клетки костного мозга. Лейкозы крови подразделяют на два основных вида лейкозов крови - острые и хронические. Клеточным субстратом острых лейкозов являются бластные клетки, хронических лейкозов - в основном зрелые элементы. В этой статье мы рассмотрим симптомы лейкоза и основные причины лейкоза у человека.
Симптомы лейкоза
Клинические симптомы лейкоза крови одинакова для всех видов лейкозов. Начало лейкоза может быть внезапным. Тяжёлое состояние больного с симптомами лейкоза при поступлении в стационар может быть обусловлено такими причинами, как: выраженной интоксикацией, геморрагическим синдромом (результат тромбоцитопении), дыхательной недостаточностью (вследствие сдавления дыхательных путей увеличенными внутригрудными лимфатическими узлами). Возможно постепенное развитие лейкоза. Больные с лейкозом жалуются на симптомы: потерю аппетита, снижение трудоспособности, боли в костях, суставах, опухолевидные образования в области шеи, подмышечных впадинах (увеличенные лимфатические узлы).
Симптомы острого вида лейкоза
Острый вид лейкоза - злокачественное заболевание кроветворной системы, морфологический субстрат - бластные клетки. Различают острый лимфобластный вид лейкоза (ОЛЛ) и острый миелоидный вид лейкоза (ОМЛ).
Частота острого вида лейкоза
Частота острого вида лейкоза 13,2:100000 среди мужчин и 7,7:100000 среди женщин. Симптомы острого вида лейкоза чаще развивается в детском возрасте и после 40 лет. Частота острого вида лейкоза одинакова во всех возрастных группах.
Признаки лейкоза острого вида
Патогенез обусловлен пролиферацией клона опухолевых клеток с характерными симптомами цитогенетическими нарушениями при лейкозе, угнетением нормального кроветворения, выходом бластных клеток в кровь, метастазированием их в другие кроветворные (селезёнка, печень, лимфоузлы) и некроветворные (кожа, ЦНС, яички, лёгкие) органы.
Классификация острого вида лейкоза
В основу классификаций острых видов лейкоза положены внешний вид и цитохимические симптомы бластных клеток, их иммунофенотип и генетические особенности. Так, франко-американо-британская (FAB) классификация основана на морфологии лейкемических клеток (строение ядра, соотношение размеров ядра и цитоплазмы).
Острый миелоидный вид лейкоза - симптомы
Интенсивное изучение цитогенетических и иммунологических симптомов гемобластозов привело к принятию классификации острого миелоидного лейкоза. Об уровне дифференцировки лимфоидных клеток свидетельствует экспрессия на поверхности их ядерной мембраны при лейкозе, в цитоплазме и на цитоплазматической мембране различных Аг, "кластеров дифференцировки", обозначаемых аббревиатурой CD (от англ. cluster of differentiation).
Синдромы недостаточности костного мозга при лейкозе
Синдромы, обусловленные недостаточностью костного мозга, возникающей вследствие угнетения нормального кроветворения бластной пролиферацией, следующие.
Симптомы анемического синдрома: бледность, одышка, сердцебиение, сонливость.
Склонность к инфекциям (бактериальным, грибковым и вирусным). В клинической картине наблюдают как лёгкие (локальные) формы инфекций, например симптомы кандидозные стоматиты, гингивиты, поражения слизистых оболочек, вызванные вирусом простого герпеса, так и тяжёлые генерализованные процессы (пневмонии, сепсис) при лейкозе крови.
Симптомы геморрагического синдрома при лейкозе. При осмотре выявляют петехии и экхимозы на коже (самопроизвольные, в местах инъекций, механического трения). Возможны интенсивные носовые и тяжёлые внутренние кровотечения (метроррагии, желудочно-кишечные кровотечения, кровоизлияния в мозг).
ДВС-синдром. При симптомах промиелоцитарного лейкоза часто развивается ДВС-синдром.
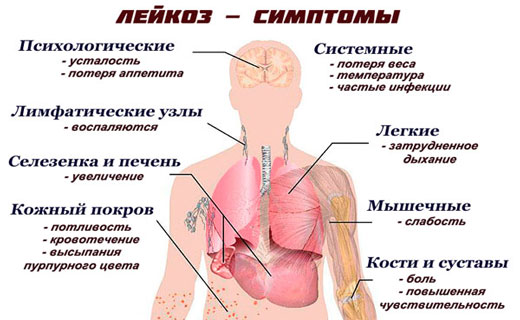
Признаки специфического поражения при лейкозе
- Интоксикация, симптомы: лихорадка, снижение массы тела, снижение аппетита, слабость, усиленная потливость.
- Болезненность костей (особенно трубчатых, позвоночника), артралгии - характерный симптом при лейкозе.
- Лимфаденопатия при лейкозе. Возможно увеличение любой группы лимфатических узлов. Характеристика: множественные, плотные, эластичные, округлые, могут быть спаяны друг с другом, разных размеров (от 1 до 8 см); пальпация безболезненна. Увеличение брыжеечных лимфатических узлов и гипертрофия червеобразного отростка как лимфоидного органа могут вызывать боль в области живота. Гипертрофированные внутригрудные лимфатические узлы могут привести к сдавлению средостения.
- Печень и селезёнка увеличены - характерный симптом лейкоза.
- Нейролейкемия при симптомах лейкоза. Поражение ЦНС (нейролейкемия) возникает особенно часто при ОЛЛ и значительно ухудшает прогноз. Возникновение нейролейкемии обусловлено метастазированием лейкозных клеток в оболочки головного и спинного мозга или в вещество мозга (интратумор, прогностически более тяжёлый тип опухолевого роста). В неврологическом статусе возможны проявления различной тяжести - от лёгкой общемозговой симптоматики (головная боль) до очаговых поражений (нарушение сознания, нарушение зрения, дискоординация движений, дисфазия).
- Гипертрофия дёсен может быть симптомом лейкоза.
- Лейкемиды кожи (специфические узелки) чаще возникают при миеломо-нобластном и монобластном типах острого миелобластного лейкоза.
- Средостение. Гипертрофия тимуса может быть причиной сдавление органов средостения при лейкозе.
- Яички. Возможно поражение яичек (чаще при рецидивах); яички увеличены, асимметричны, безболезненны.
- Симптомы поражения почек наблюдают редко (возможен тубулоинтерстициальный нефрит).
Причины лейкоза
Основной причиной лейкоза являются хромосомные нарушения. В большинстве случаев острых лейкозов они определяют причины болезни и вид специфического лечения. Нестабильность генома лейкозных клеток может быть причиной появления в первоначальном опухолевом клоне новых субклонов, среди которых в процессе жизнедеятельности организма, а также под воздействием лечения "отбираются" наиболее автономные. Этим феноменом объясняют прогредиентность течения лейкозов, их уход из-под контроля цитостатиков, изменение места опухолевого роста, что и составляет суть опухолевой прогрессии, свойственной злокачественному росту. Постепенно угнетается нормальное кроветворение при лейкозе.
Виды лейкоза крови
Острый вид лейкоза крови
Острый вид лейкоза крови без лечения приводит к смертельному исходу в течение нескольких недель или месяцев. Если проводить лечение, прогноз для детей часто благоприятен. Острые лейкозы подразделяют на миелоидные и лимфоидные.
Хронический вид лейкоза крови
Больные с этим видом лейкоза живут без лечения в течение нескольких месяцев и лет. Хронические лейкозы подразделяют на миелоидные, лимфатические и мегакариоцитарные. Причины лейкозов неизвестны.
Диагностика лейкоза
Лабораторная и инструментальная диагностика лейкоза
Подозрение на лейкоз крови возникает при наличии клинических симптомов и следующих изменений периферической крови:
- нормохромная нормоцитарная анемия;
- количество лейкоцитов может быть различным - низким (ниже 5- Ю9/л), нормальным (от 5- 109/л до 20- 109/л), повышенным (свыше 20 o 109/л, достигая в некоторых случаях 200 o 109/л);
- нейтропения (не зависит от общего количества лейкоцитов);
- абсолютный лимфоцитоз;
- тромбоцитопения (присутствует почти всегда);
- "лейкемический провал" - присутствие бластов, зрелых форм на фоне отсутствия промежуточных форм;
- при остром миелобластном виде лейкоза можно обнаружить азурофильные гранулы и палочки Ауэра.
Пункция костного мозга при симптомам лейкоза крови
Пункция костного мозга - основной метод исследования при лейкозах крови. Его применяют с целью подтверждения диагноза и идентификации (морфологической, иммунофенотипической, цитогенетической) типа лейкоза. Аспирация костного мозга может быть затруднена в связи с его обеднением (подавление гемопоэза) и увеличенным содержанием в нём волокнистых структур.
Миелограмма (количественное определение всех клеточных форм костного мозга) при симптомах острых лейкозов:
- увеличение содержания бластных клеток более 5% и до тотального бластоза;
- морфология бластов различна в зависимости от типа лейкоза;
- увеличение промежуточных форм;
- лимфоцитоз;
- красный росток кроветворения угнетён (за исключением острого эритромиелоза);
- мегакариоциты отсутствуют или их количество незначительно (за исключением острого мегакариобластного вида лейкоза).
Цитохимическое исследование - основной метод диагностики видов острых лейкозов крови. Его проводят с целью выявления специфических для различных бластов ферментов. Так, при OJIJT определяется положительная ШИК-реакция на гликоген, отрицательная реакция на липиды, пероксидазу, хлорацетатэстеразу. При острых миелобластных видах лейкозов - положительная реакция на миелопероксидазу, липиды, хлорацетатэстеразу. ШИК-реакция зависит от формы острого миелоидного лейкоза.
Иммунофенотипирование бластов проводят автоматизированным методом на проточном цитофлюориметре или иммуноферментным методом на стекле с использованием световой микроскопии. Последний имеет то преимущество при симптомах лейкоза крови, что его можно проводить параллельно с цитохимическим исследованием. Иммунофенотипирование позволяет определить с помощью моноклональных AT наличие или отсутствие кластеров дифференцировки бластных клеток (CD-маркёры). Его проведение в первую очередь необходимо для точной диагностики ОЛЛ, а также в трудных случаях дифференциальной диагностики острых лимфобластных и миелобластных лейкозов. Это принципиальный момент, поскольку лечение этих видов лейкоза крови разное.
Цитогенетическое исследование лейкозных клеток позволяет определить хромосомные аномалии и дальнейший прогноз этого вида и причины лейкоза крови.
Другие обязательные первичные методы исследования разных причин лейкоза
Исследование ликвора при симптомах лейкоза. Повышенный цитоз за счёт бластов указывает на нейролейкемию.
Рентгенологическое исследование органов грудной клетки при лейкозе крови: расширение тени средостения за счёт увеличения внутригрудных лимфатических узлов, лейкемиды в лёгких.
Биохимический анализ крови, ЭКГ, эхокардиография, ЭЭГ необходимы для определения исходных показателей функций жизненно важных органов и проводятся перед началом и во время химиотерапии, поскольку применяемые цитостатики обладают кардиотоксичными, гепатотоксичными и нефротоксичными свойствами при лейкозе крови.
УЗИ при симптомах лейкоза крови: увеличение печени и селезёнки, очаги лейкемоидной инфильтрации в паренхиматозных органах.
Дифференциальная диагностика лейкоза крови
Инфекционный мононуклеоз может сочетаться с увеличением селезёнки, повышением температуры тела, появлением изменённых лимфоцитов (большие, с широкой каймой цитоплазмы, могут быть приняты за бласты) на фоне характерных симптомах (цикличность заболевания, ангина, желтуха, кардиопатия, мононуклеары в крови, положительная серологическая реакция на вирус Эпстайна-Барр).
ВИЧ-инфекция при симптомах лейкоза крови. Генерализованная лимфаденопатия характерна для ВИЧ-инфекции. Окончательный диагноз ВИЧ-инфекции ставят при наличии в крови вирусных маркёров.
Панцитопения - ведущий лабораторный симптом при апластической анемии и лейкозе крови. Характерная морфологическая картина костного мозга - замещение кроветворной ткани жировой, снижение клеточности, отсутствие бластов. В анамнезе возможен приём ЛС (токсических веществ), вызывающих аплазию. Панцитопения может быть вызвана аутоиммунными процессами, связанными, например, с СКВ. При соответствующих синдромах (симптомы: поражение кожи, почек, сердечно-сосудистой системы) в крови находят волчаночные клетки при лейкозе крови. Панцитопения характерна для витамин B12-дефицитной анемии. В анамнезе - сопутствующая патология, операции на ЖКТ. В клинической картине три ведущих синдрома - анемия, трофические нарушения, фуникулярный миелоз. В периферической крови и в костном мозге - мегалобласты. Положительный эффект от терапии витамином Bi2, фолиевой кислотой.
Лейкемоидные реакции - значительное повышение количества лейкоцитов со сдвигом лейкоцитарной формулы влево. Причиной лейкемоидных реакций при лейкозе могут быть тяжёлые воспалительные заболевания, применение некоторых медикаментов (преднизолон). В отличие от острых лейкозов, лейкемоидных реакций бластного типа не бывает.

