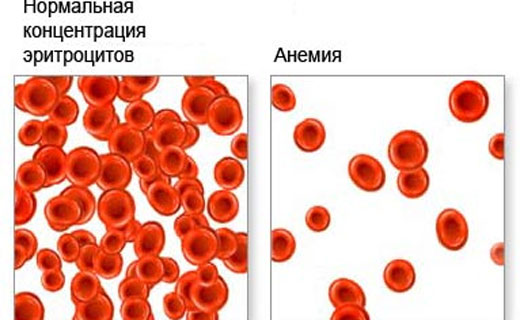
Анемия - уменьшение общего количества НЬ (или эритроцитов), которое, за исключением острых кровопотерь, характеризуется снижением уровня НЬ в единице объёма крови. Её причины заключаются в малом количестве железа в организме или большими кровопотерями. Если у вас анемия лечение препаратами проводится после выявления ее лабораторными методами. Анемия может иметь симптомом конкретного заболевания (например, железодефицитная анемия) или быть одним из симптомов других патологических состояний.
Как определить анемию?
В первую очередь, анемия, или малокровие, проявляется бледностью. А порой кожа приобретает бледно-зелёный оттенок. Довольно часто такое встречается у девушек в подростковом возрасте. Такое малокровие развивается как следствие эндокринного расстройства и нарушения процесса усвоения железа организмом.
Больные с определенным диагнозом анемия могут жаловаться на слабость, постоянную усталость, сонливость, обморочное состояние, головокружение, потемнение в глазах.
Если эту болезнь не лечить, может со временем появиться шум в ушах, постоянная одышка и учащённое сердцебиение. При осмотре терапевт может прослушать сердечные шумы. Такие шумы проходят после приема медикаментов от анемии и поэтому не опасны. У таких больных артериальное давление часто снижается, они становятся малоподвижными, и довольно часто замерзают.
При малокровии нарушается питание кожи, она превращается в сухую, так как в ней не вырабатывается нужного количества меланина. Такая кожа практически не поддается загару.
Очень много хлопот при анемии доставляют волосы. Становясь ломкими, они секутся и выпадают. Ногтевые пластины у человека становятся кривыми и рыхлыми. Могут появиться язвы и трещинки в уголках рта.
Но при анемии наблюдаются проблемы не только с внешностью. Значительно хуже, если у больного появляются нарушения в функционировании внутренних органов. При этом заболевании возникают запоры, возможна отрыжка, боли в животе и постоянное чувство тяжести в желудке. Многие жалуются на насморк с неприятным запахом, с которым не получается бороться с помощью обычных капель. Нарушается процесс глотание твердой еды, у больного появляется ощущение, что еду непременно нужно запивать.
У больных малокровием возникают такие странные привычки, которые заключаются в поедании мела, сырых круп, теста, сырого мяса, песка и т.п.
Известно, что недостаток железа в клетках приводит к кислородному голоданию и нарушению окислительных и восстановительных процессов в тканях человека.
Часто возникают сложности с тем, как определить анемию. Иногда она протекает незаметно, без особо выраженных симптомов, поэтому вовремя проведённая врачебная диагностика может помочь избежать голодания и его отрицательных последствий.
Симптомы анемии разных типов
В патогенезе нарушений, возникающих при лечении анемии препаратами, ведущую роль играет нарушение оксигенации клеток различных органов и систем. Как следствие тканевой гипоксии возникают симптомы нарушения клеточного метаболизма и метаболический ацидоз. Первым признаком гипоксии является реакция ЦНС.
Симптомы начальной анемии
Клинические данные патологические процессы проявляются в виде анемического синдрома, характеризующегося бледностью кожных покровов и видимых слизистых оболочек, слабостью, утомляемостью. Компенсаторно увеличиваются сердечный выброс и минутный объём, учащается сердечный ритм. Это и есть основные симптомы анемии, требующие лечения.
Симптомы железодефицитной анемии
Лёгкая степень анемии чаще протекает бессимптомно, и на ранних стадиях лечения анемии клиническая картина неспецифична. Симптомы анемии не являются чем то стабильным и постоянным. Больные обращаются к врачу при средней и тяжёлой степени анемии с жалобами на такие симптомы как: повышенная утомляемость, слабость, головокружение, раздражительность, головные боли, одышка, тахикардия. В анамнезе часто отмечают такие симптомы как, хронические соматические (в том числе онкологические) заболевания, операции на ЖКТ, применение лекарственных препаратов (НПВС, глюкокортикоидов), хронические инфекции и воспаления. У женщин при лечении анемии выясняют характер и длительность менструальных кровотечений. При расспросе часто можно выявить симптомы извращения вкуса - пристрастие к мелу, извести, глине, углю, зубному порошку.
Лабораторные и клинические симптомы анемии
- основной симптом - содержание НЬ менее 100 г/л;
- количество эритроцитов менее 4 o 1012/л;
- дополнительный симптом - содержание железа в сыворотке крови менее 14,3 мкмоль/л.
Симптомы B12-дефицитной анемии
Характерные симптомы анемии: жалобы на слабость, одышку, тахикардию, бледность, шум в ушах. В анамнезе анемии возможны оперативные вмешательства на органах ЖКТ и гастроэнтерологические заболевания (болезнь Крона, опухоли подвздошной и тонкой кишки), аутоиммунные процессы (ревматоидный артрит, болезнь Грейвса, гипотиреоз, гипопаратиреоз, тиреоидит Хашимото, сахарный диабет), идиопатическая надпочечниковая недостаточность, агаммаглобулинемия.
Симптомы приобретённой апластической анемии
Такая анемия яркими симптомами не отличается. Анемия может развиваться постепенно или начинаться остро, с быстро нарастающей панцитопенией, тяжёлым геморрагическим синдромом, инфекционными осложнениями. Анализ крови для лечения анемии: нормохромная анемия, содержание ретикулоцитов может быть очень низким или несколько повышенным (обычно не более 2-3%), общее число лейкоцитов и тромбоцитов снижено. Одним из симптомов анемии этого типа является наличие в пунктате костного мозга: очень малая клеточность. Еще один симптом анемии - наличие в трепанобиоптате: костномозговые пространства почти целиком заполнены жиром, очаги кроветворения редки и малоклеточны. Трепанобиопсия с иммунофенотипированием клеток костного мозга необходима для точной диагностики заболевания. Эти симптомы являются основными при приобретенной анемии.
Симптомы апластической анемии Фанкони
Начало клинических симптомов этого типа анемии - в 5-10 лет и нуждается для лечения препаратами. Характерные симптомы - низкий рост, врождённые дефекты скелета (микроцефалия, возможно отсутствие лучевой кости или фаланг пальцев), аномалии мочеполовой системы (например, подковообразная почка), гипер- или гипопигментация кожи, умственная отсталость. Дополнительные симптомы анемии - анализ крови: макроцитарная анемия, повышено содержание HbF, отсутствует выраженная панцитопения до 3-8-летнего возраста. Характерны также такие симптомы этого типа анемии как: ломкость хромосом, дефекты репарации, повышенная чувствительность хромосом к диэпоксибутану, митомицину и УФО. При пункции костного мозга при начале лечения анемии часто не обнаруживают изменений. На рентгенограмме: аномалии развития лучевой кости и больших пальцев кистей. УЗИ внутренних органов: пороки развития мочеполовой системы. Анемия нуждается в лечении препаратами.
Симптомы гемолитической анемии
Наиболее часто возникают симптомы анемии: АИГА с неполными тепловыми агглютининами, которые фиксируются на эритроцитах, не вызывая их агглютинацию, но способствуя гемолизу эритроцитов в селезёнке, печени (макрофаги селезёнки и печени фиксируются к Fc-фрагменту AT, расположенных на эритроцитах) и в сосудистом русле (при участии комплемента). Клинические симптомы анемии во многом зависит от остроты гемолиза. Преобладают симптомы анемии (бледность, одышка, головокружение, тахикардия, систолический шум на верхушке сердца) и симптомы гемолиза (желтуха, гепатоспленомегалия). Анемия нормохромная, чаще микроцитарная, ретикулоцитоз, гиперплазия эритроидного ростка костного мозга, гипербилирубинемия за счёт непрямого билирубина, положительная прямая проба Кумбса. Осмотическая резистентность эритроцитов чаще снижена, кислотоустойчивость повышена.
При АИГА с тепловыми гемолизинами и АИГА с двухфазными гемолизинами преобладает внутрисосудистый гемолиз. При этих формах анемии особенно велика роль комплемента в гемолизе эритроцитов. Характерная особенность гемолизиновой формы АИГА - выделение мочи чёрного цвета. Нередко развиваются тромбозы мелких брыжеечных сосудов, что проявляется болями в животе.

При АИГА с холодовыми агглютининами, вызывающими агглютинацию эритроцитов при понижении температуры, больные особенно чувствительны к холоду. Так как наиболее низкая температура - в капиллярах конечностей, при охлаждении эритроциты в них склеиваются. Возникает симптом синдрома Рейно. Пальцы, кончик носа, мочки ушей синеют, затем белеют, появляется сильная болезненность. При длительном воздействии холода возможно развитие гангрены. Печень и селезёнка могут быть увеличены. При взятии крови возникает аутоагглютинация эритроцитов, затрудняющая определение группы крови, что служит первым симптомом, позволяющим заподозрить наличие Холодовых AT. Препараты для лечения анемии этого типа вам назначит врач.
Железодефицитная анемия: диагностика и лечение
Диагностика железодефицитной анемии перед лечением
Ведущие диагностические критерии железодефицитной анемии перед лечением - такие симптомы как микроцитарный гипохромный характер анемии, снижение содержания ферритина, сывороточного железа и повышение общей и латентной железосвязывающей способности сыворотки. Необходимо выявление причин железодефицитной анемии.
Дифференциальная диагностика железодефицитной анемии при лечении
Талассемии носят семейный характер и сопровождаются симптомами усиленного гемолиза: увеличение размеров селезёнки, ретикулоцитоз, повышение уровня непрямого билирубина. Количество эритроцитов при талассемиях нормально или повышено. Анемия, резистентная к терапии препаратами железа, признаки усиленного гемолиза с характерной морфологией эритроцитов (гипохромия, мишеневидность) - симптомы талассемии. При подозрении на талассемию необходимо пересмотреть предшествующие общие анализы крови (определение длительной и незначительной анемии в сочетании с мишеневидностью эритроцитов), исследовать содержание НЬА2 (путём электрофореза), HbF (качественная проба).
Сидеробластная анемия - гипохромная микроцитарная анемия, возникающая вследствие нарушения утилизации внутриклеточного железа для синтеза гемоглобина на фоне нормального или повышенного содержания железа в митохондриях эритробластов. Как следствие этого в костном мозге увеличивается количество нормобластов с характерным кольцевидным расположением гранул железа вокруг ядра при специальной окраске на железо (реакция Перлса). Эти клетки получили название кольцевых сидеробластов. В зависимости от этиологического фактора различают наследственные, приобретённые и идиопатические сидеробластные анемии. Клиническая картина: анемия, гемолиз, гемосидероз органов, повышенная концентрация железа и ферритина в сыворотке крови. Лечение анемии препаратами железа, особенно парентерально, противопоказано. Окончательный диагноз устанавливают, исследовав уровень порфиринов в эритроцитах.
Обмен железа в организме при лечении железодефицитной анемии
Железо участвует в функционировании всех биологических систем. Суточная потребность в железе составляет для мужчин 10 мг, для женщин 18 мг (в период беременности и лактации - 38 и 33 мг соответственно). Общее количество железа в организме составляет 4-4,5 г. Различают клеточное железо, внеклеточное железо и железо запасов, разные отклонения в их количестве является одним из симптомов анемии.
Клеточное железо при лечении железодецифитной анемии
Клеточное железо составляет значительную часть от общего количества железа в организме, участвует во внутреннем обмене железа и входит в состав гемсодержащих соединений (гемоглобина, миоглобина, ферментов, например, цитохромов, каталаз, пероксидазы), негемовых ферментов (например, НАДН-дегидрогеназы), металлопротеидов (например, аконитазы).
Внеклеточное железо при лечении анемии
К нему относят свободное железо плазмы и железосвязывающие сывороточные белки (трансферрин, лактоферрин), участвующие в транспорте железа.
Железо запасов при лечении анемии
Железо запасов находится в организме в виде двух белковых соединений - ферритина и гемосидерина - с преимущественным отложением в печени, селезёнке и мышцах и включается в обмен при недостаточности клеточного железа.
Железо, попадая в организм с пищей, всасывается в кишечнике (в основном в двенадцатиперстной кишке и начальном отделе тощей кишки). Всасывание железа в ЖКТ ограничено и контролируется его концентрацией плазме (соотношением белков - апоферритина, свободного от железа, и ферритина). Усиливают всасывание аскорбиновая, янтарная, пировиноградная кислоты, сорбит, алкоголь, подавляют - оксалаты, препараты кальция и кальцийсодержащие продукты (например, творог, молоко и т.д.). В среднем в сутки всасывается 10 мг железа.
Транспорт железа осуществляется белком трансферрином, который переносит железо в костный мозг, в места клеточных запасов железа (паренхиматозные органы, мышцы) и во все клетки организма для синтеза ферментов. Железо погибших эритроцитов фагоцитируют макрофаги. Проблемы с транспортом железа - признак начала заболевания - анемия.
Основная потеря железа при анемии происходит с калом. Незначительная часть железа теряется с потом и клетками эпидермиса. Общая потеря железа - 1 мг/сут. Также физиологическими считают потери железа с менструальной кровью, с грудным молоком. Потеря железа - основной симптом заболевания.
Кровь при лечении железодефицитной анемии
В общем анализе крови на начальном этапе лечения анемии обнаруживают снижение уровня НЬ (гипохромию), количества эритроцитов и ретикулоцитов, уменьшение показателя среднего эритроцитарного объёма и среднего содержания НЬ в эритроците, умеренную лейкопению. Признаком анемии являются также выявление микроцитоза и пойкилоцитоза при исследовании мазка крови при анемии. Кривая Прайс-Джонса имеет расширенное основание. При биохимическом исследовании крови находят снижение содержания ферритина, сывороточного железа, повышение общей и латентной железосвязывающей способности сыворотки, повышенное содержание протопорфиринов, резкое снижение процента насыщения трансферрина железом.
Для установления причины и лечения симптомов дефицита железа при анемии больному проводят весь комплекс необходимых исследований: выявление источника кровопотери (эндоскопическое и рентгенологическое исследование ЖКТ, консультация гинеколога, рентгенография органов грудной клетки, общий анализ мочи, определение гемосидерина в моче, исследование кала на скрытую кровь, исследование объёма кровопотери из ЖКТ по радиоактивному хрому), исключение нарушения всасывания железа. Пункцию костного мозга и трепанобиопсию производят только при неясном диагнозе. Обмен железа следует определять спустя 7-10 дней после прекращения приёма препаратов железа.
Лечение железодефицитной анемии у взрослых с помощью диеты
При лечении анемии следует ограничить употребление молока до 0,5 л/сут (для взрослых). Нельзя употреблять молоко и другие молочные продукты за 2 ч до приёма железосодержащих препаратов. В рационе необходимо достаточное количество животных белков, железосодержащих пищевых продуктов (говядина, телятина, печень, бобовые, творог).
Пероральные препараты для лечения железодефицитной анемии у взрослых
Классификация препаратов для лечения анемии
Монокомпонентные препараты железа для лечения анемии у взрослых: содержащие трёхвалентное железо (Fe3+) - железа полиизомальтозат; содержащие двухвалентное железо (Fe2+) - железа глюконат, железа сульфат, железа фумарат, железа хлорид.
Препараты железа, содержащие железа сульфат и аскорбиновую кислоту: сорбифер дурулес, ферроплекс.
Препараты железа, содержащие железо и фолиевую кислоту: мальтофер фол, гинотардиферон.
Дозы препаратов для лечения анемии
Хроническое течение железодефицитной анемии возникает при наличии постоянного источника кровотечения (например, гиперполименорея, сосудистая опухоль, опухоли ЖКТ), отсутствии эффекта от проводимой терапии вследствие индивидуальной непереносимости препаратов железа.
Гипоксическая кома (обратимая или с летальным исходом) - редкое осложнение при лечении железодефицитной анемии, возникающее при острой кровопотере или в случае отсутствия лечения при длительных кровотечениях.
B12-дефицитная анемия: диагностика и лечение
Обнаружение мегалоцитов в крови и мегалобластов в костном мозге на фоне гиперхромной анемии, нормального уровня ретикулоцитов при наличии в клинической картине симптомов глубокой анемии и очень редко фуникулярного миелоза достаточно для постановки диагноза витамин B12-дефицитной анемии.
Дифференциальная диагностика витамин B12-дефицитной анемии
Фолиеводефицитная анемия
Клиническая картина и патоморфология костного мозга при фолиеводефицитной анемии и при витамин B12-дефицитной анемии сходны, но глоссита и фуникулярного миелоза не бывает. Заболевание исключают путём определения содержания фолиевой кислоты в эритроцитах и сыворотке крови.
Гемолитические или постгеморрагические анемии
В анамнезе выявляют гемолитические кризы, переливание препаратов крови, применение ЛС, укусы насекомых, кровотечения (хронические и острые). В клинической картине на фоне общих симптомов анемии и тканевой гипоксии отсутствуют признаки фуникулярного миелоза и глоссита. Эритроидный росток при гемолитических анемиях значительно расширен, ретикулоцитоз высокий, выражена гипербилирубинемия (за счёт непрямого билирубина). Размеры селезёнки обычно увеличены. Нередки камни жёлчного пузыря.
Физикальные данные витамин B12-дефицитной анемии при лечении
Возможны такие симптомы как: гиперпигментация кожи, витилиго, ангулярный стоматит (хейлит), атрофический глоссит (малиновый "лакированный" язык). Типично увеличение печени и селезёнки. Неврологические изменения проявляются фуникулярным миелозом (редко), характеризующимся парестезиями, снижением вибрационной чувствительности, атрофией мышц, полиневритом, появлением патологических рефлексов. Кроме фуникулярного миелоза, могут возникать расстройства координации движений, иногда спутанность сознания, депрессия, деменция. У пожилых больных типично несоответствие тяжести общего состояния, особенно состояния сознания и уровня НЬ, который может быть не низким.
Общий анализ крови при лечении витамин B12-дефицитной анемии
Характерны панцитопения (анемия, лейкопения, тромбоцитопения), сдвиг в лейкоцитарной формуле влево.
Микроскопия мазка периферической крови для лечения анемии
Типичен макроцитоз, анизоцитоз, пойкилоцитоз. Обнаруживают мегалоциты (гиперхромные эритроциты диаметром 11-12 мкм без просветления в центре), тельца Жолли (мелкие тёмно-фиолетовые включения в эритроците, представляющие собой разрушенное ядерное вещество) и кольца Кэбота, ги-персегментированные нейтрофилы. Количество ретикулоцитов в норме или несколько снижено.
Биохимический анализ крови при лечении анемии
Содержание витамина B12 в плазме крови составляет менее 100 пг/мл (в норме 160-950 пг/мл). Характерны увеличение содержания ферритина в сыворотке крови, гипербилирубинемия за счёт непрямой фракции, уменьшение содержания гаптоглобина, увеличение активности ЛДГ. Возможно обнаружение AT к внутреннему фактору Касла и париетальным клеткам желудка.
Анализ кала при лечении анемии
Возможно выявление стеатореи, сегментов и яиц широкого лентеца при соответствующей глистной инвазии.
Проба Шиллинга при лечении витамин В12 дефицитной анемии
С её помощью выявляют нарушение всасывания витамина В12 по экскреции с мочой радиоактивного кобаламина, принятого внутрь.
Пункция костного мозга при лечении симптомов анемии
Обнаруживают "синий" костный мозг за счёт увеличения количества мегалобластов (эритробластов с нарушением синтеза ДНК), характерного для данного вида анемии. Находят гиперсегментированные нейтрофилы.
Исследование желудка при анемии
При биопсии можно выявить фундальный гастрит, гипертрофию бокаловидных клеток, атрофию париетальных клеток, атрофию главных клеток, клеточный атипизм. Исследование желудочного сока - ахлоргидрия, при стимуляции пентагастрином рН желудочного сока > 6,0.
Лечение витамин B12-дефицитной анемии - лекарства
Цианокобаламин (витамин B12) вводят в/м в дозе 1000 мкг в день постановки диагноза, затем ежедневно в дозе 200-500 мкг 1 раз в день в течение 25 дней. Через 8-12 дней (реже позже) в крови резко увеличивается содержание ретикулоцитов - ретикулоцитарный криз. Состав крови нормализуется через 1,5-2 мес. После этого цианокобаламин вводят 25 дней в дозе 200 мкг/сут в месяц постановки диагноза ежегодно пожизненно, причём медицинский персонал должен знать, что уровень НЬ при продолжающемся введении витамина B12 нормальный. В дальнейшем больных следует поставить на диспансерный учёт. Доза витамина при фуникулярном миелозе - 1000 мкг/сут в течение месяца.
Фолиевую кислоту назначают по 5 мг/сут в сочетании с витамином Bi2 в течение 1 мес. До уточнения характера макроцитарной анемии не следует назначать фолиевую кислоту внутрь без витамина B12, так как она нормализует гематологические показатели, но дегенерация нервной ткани продолжается.
Трансфузии эритроцитной массы производят при угрозе анемической комы - наиболее грозного и плохо поддающегося лечению осложнения B12-дефицитной анемии.
Течение и прогноз витамин B12-дефицитной анемии
Течение и прогноз благоприятны при своевременном и адекватном лечении витамином B12. Признаки поражения ЦНС могут сохраняться, если лечение пациента было начато через 6 мес и более от начала заболевания. Полное выздоровление больного возможно при своевременной диагностике, выяснении причины заболевания и его устранении, эффективной терапии. Хронизация процесса возникает у лиц, страдающих алкоголизмом (вследствие постоянного воздействия этиологического фактора и, как правило, отсутствия эффекта терапии при этом), при состояниях после резекции желудка (фундального отдела), части кишечника.
Диспансерное наблюдение витамин B12-дефицитной анемии
Диспансерное наблюдение - пожизненное. Поддерживающую терапию (профилактику рецидивов) проводят под контролем уровня НЬ и содержания эритроцитов, с этой целью применяют цианокобаламин курсами 25 инъекций 1 раз в год (в период ремиссии) в течение всей жизни. Один раз в полгода обязательно эндоскопическое исследование желудка с биопсией для исключения рака желудка.
Лечение витамин B12-дефицитной анемии - клинический пример витамин B12-дефицитной анемии
Больной Н., 60 лет, страдает алкоголизмом.
Объективное исследование. При поступлении состояние больного расценено как среднетяжёлое. Телосложение правильное, питание понижено. Кожные покровы и видимые слизистые оболочки бледные, склеры слегка иктеричны. Язык "лакированный". При исследовании неврологического статуса - нарушение болевой и температурной чувствительности, координационных проб. В лёгких дыхание жёсткое, хрипов нет. Тоны сердца ритмичные, приглушены, ЧСС 90 в минуту. Живот мягкий, печень выступает из-под рёберной дуги на 3 см, плотная, болезненная. Селезёнка пальпируется у края рёберной дуги.
Лабораторные и инструментальные методы исследования. В крови панцитопения: содержание лейкоцитов 3,4- 109/л, тромбоцитов 100- 109/л, эритроцитов 2,3 o 1012/л. Уровень НЬ 90 г/л. При исследовании мазка крови выявлены пой-килоцитоз, макроциты. Биохимический анализ крови: выраженное нарушение функции печени - содержание билирубина 30 мкмоль/л; активность АЛТ, ACT превышает норму в 10 раз, концентрация ферритина повышена (200 пмоль/л).
Панцитопения на фоне увеличения печени и селезёнки - показание к костномозговой пункции. При микроскопии пунктата снижена клеточность, обнаружены мегалобласты в большом количестве. Специальные методы исследования: концентрация цианокобаламина в крови составляет 50 пг/мл. Тест Шниинга не проведён по техническим причинам.
Изменения в биохимическом анализе требуют детального исследования гепатобилиарной системы. Маркёры сывороточных гепатитов не обнаружены. УЗИ: печень - признаки хронического воспаления и холестаза; селезёнка - неравномерная эхогенность, диаметры печёночных и селезёночных вен не изменены. С помощью ФЭГДС обнаружен антральный гастрит, вены пищевода не расширены. Скорее всего изменения структуры печени и биохимических показателей обусловлены течением токсического алкогольного гепатита.
Диагноз: B12-дефицитная анемия на фоне алкоголизма, тяжёлое течение; токсический гепатит.
Лечение. Так как больной адаптирован к анемии, от заместительной терапии решено отказаться. Назначены цианокобаламин по 500 мг/сут п/к (доза выбрана максимально с учётом признаков фуникулярного миелоза), фолиевая кислота по 5 мг/сут (так как при алкоголизме дефицит витамина Bi2 почти всегда сочетается с недостаточностью фолиевой кислоты).
При контрольном исследовании крови через неделю от начала лечения отмечена положительная динамика: увеличение содержания эритроцитов, тромбоцитов, незначительное снижение активности печёночных ферментов. На 10-й день улучшилось самочувствие больного, исчезла иктеричность. Доза цианокобаламина была снижена до 100 мкг 2 раза в неделю. Симптоматическая терапия оставлена в прежнем объёме. Через 2 нед больной выписан. Показано завершение лечения - витамин B12 по 100 мкг 1 раз в неделю в течение месяца с постепенной отменой препарата, приём пепсина и гепатопротекторов продлить до общей продолжительности курса 30 дней. Прогноз заболевания сомнительный, поскольку, учитывая сопутствующую патологию, нельзя исключить дальнейшее воздействие этиологического фактора - алкоголя.
Апластическая анемия: диагностика и лечение
Дифференциальная диагностика апластической анемии
При цитостатической болезни (угнетение костного мозга вследствие приёма цитостатиков) симптомы аплазии обратимы, гемопоэз обычно восстанавливается самостоятельно. Приём колониестимулирующих факторов ускоряет процесс.
При лейкозах, миелодиспластических синдромах характерны изменения костного мозга (увеличено содержание бластов, изменена морфология клеток), также характерны признаки цитогенетических (хромосомных) изменений и наличие клеточных маркёров патологических клонов (выявляемые иммуногистохимическими методами).
Один из симптомов - дефицит фолиевой кислоты или витамина B12 влияет на все три ростка гемопоэза. Но костный мозг в случае мегалобластной анемии всегда гиперклеточный, содержит мегалобласты.
Характерный призрак также пароксизмальная ночная гемоглобинурия характеризуется ретикулоцитозом, признаками внутрисосудистого гемолиза, положительными специфическими тестами (например, исследование мочи на гемосидерин).
Тактика ведения лечения анемии апластического типа
Стационарное лечение в гематологическом отделении. При нейтропении (гранулоцитопении) показана строгая изоляция больного для предупреждения возможного инфицирования. Исключение причинных факторов (отмена ЛС). Поиск донора для трансплантации костного мозга (исследование Аг системы HLA больного и членов его семьи).
Лечение апластических анемий с помощью трансплантации стволовых клеток периферической крови или костного мозга
Трансплантация стволовых клеток периферической крови или костного мозга - успешный метод лечения апластической анемии у больных моложе 20 лет даже при тяжёлом течении апластической анемии (содержание нейтрофилов <0,2 109/л). Пятилетняя выживаемость молодых больных составляет 60-70%. Зависимым от гемотрансфузий больным (необходимость в трансфузиях возникает чаще 1 раза в месяц) абсолютно показана трансплантация костного мозга.
Донора подбирают по Аг HLA-системы, идентичным реципиенту. Обычно донором становится брат (сестра) больного.
До трансплантации костного мозга проводят химиотерапию. Обычно применяют циклофосфамид в сочетании с тотальным облучением тела (TBI, от англ. total body irradiation). С целью профилактики реакции "трансплантат против хозяина" назначают циклоспорин, преднизолон, азатиоприн, антилимфоцитарный глобулин.
Препараты для лечения апластической анемии
Консервативное специфическое лечение апластической анемии начинают после поступления больного в стационар и подтверждения диагноза. Для больных старше 20 лет и при лёгком течении апластической анемии - это основной метод лечения, поскольку аллогенная трансплантация стволовых клеток не всегда выполнима. Кроме того, консервативное лечение проводят во время подбора совместимого донора.
Иммуноглобулин антитимоцитарный (тимоглобулин). 20 мг/кг/сут в день на протяжении 5 дней в/в капельно в условиях стерильного бокса с адекватной поддерживающей терапией - компоненты крови, антибиотики, стерилизация кишечника антибиотиками широкого спектра, противогрибковыми и противовирусными препаратами. На время проведения лечения анемии больной обязательно должен быть госпитализирован.
Циклоспорин в начальной дозе 5 мг/кг/сут внутрь или 3 мг/кг в/в. Далее дозы подбирают исходя из концентрации циклоспорина в крови, определяемой ежедневно. При отсутствии эффекта в течение 4 мес препарат отменяют.
Метилпреднизолон по 2 мг/кг/сут в/в с 1-го по 14-й день, по 1 мг/кг/сут с 15-го по 21-й день лечения.
Колониестимулирующие факторы назначают при неэффективности тимоглобулина или циклоспорина. Препарат для лечения анемии - молграмастим; начальная доза 5 мкг/кг/сут п/к до увеличения количества гранулоцитов более 1 109/л. При отсутствии эффекта в течение 14 дней дозу удваивают.
Андрогены эффективны при некоторых вариантах анемии Фанкони, приобретённой апластической анемии, хотя случаи успешного лечения крайне редки. При отсутствии эффекта в течение 4-6 мес препарат отменяют.
Лечение апластических анемий с помощью спленэктомии
Спленэктомия наиболее эффективна при нетяжёлой апластической анемии.
Осложнения апластических анемий
- Геморрагический синдром может быть проявлением самого заболевания или осложнением иммуносупрессивной терапии. С профилактической целью назначают гемостатики, ангиопротекторы. Количество тромбоцитов как перед началом лечения, так и на фоне введения антитимоцитарного глобулина или циклоспорина должно превышать 30- 109/л. При угрозе развития внутренних кровотечений на фоне тромбоцитопении показано переливание тромбоцитной массы.
- Анемический синдром. Переливают отмытые, облучённые в дозе 25 Гр эритроциты для поддержания НЬ на уровне 70-80 г/л.
- Лечение инфекционных осложнений, вызванных гранулоцитопенией: изоляция больного, туалет слизистых оболочек (чистка зубов поролоновыми щётками, полоскание растворами антисептиков), деконтаминация кишечника, антибиотики широкого спектра действия (например, ципрофлоксацин 15 мг/кг/сут, цефотаксим 2-4 г/сут), противогрибковые препараты (например, амфотерицин В в/в 250-500 ЕД в сутки, орунгал 0,5-1 млн ЕД 3 раза в сутки) назначают при местных грибковых поражениях (стоматиты).
- Гемосидероз осложняет переливания крови, поэтому при определении показаний к трансфузиям следует ориентироваться на самочувствие больного и клинические проявления. Например, при адаптации пациента к уровню НЬ 70 г/л переливать эритроцитную массу не стоит. Если частые трансфузии неизбежны, целесообразно профилактическое применение дефероксамина в дозе 0,5-1 г/сут в/в капельно.
- Сердечная недостаточность. Следует ограничить объём инфузий.
- Почечная недостаточность. Необходимо контролировать функциональное состояние почек, провести гемодиализ (по показаниям).
Оценка лечения апластических анемий
- Полная гематологическая ремиссия: НЬ 110 г/л и более, тромбоциты более 100- 109/л, гранулоциты более 1,5- 109/л.
- Частичная гематологическая ремиссия: НЬ 90-110 г/л, тромбоциты 30- 100- 109/л, гранулоциты 0,5-1,5- 109/л.
- Минимальный гематологический ответ: НЬ 80-90 г/л; тромбоциты 10- 20 o 109/л при отсутствии необходимости в трансфузиях или сокращении частоты переливаний препаратов крови в 2 раза.
Течение болезни и прогноз лечения анемии апластического типа
Анемия Фанкони: на фоне изолированной заместительной терапии выживаемость не превышает 4 года. Приобретённые анемии: пятилетняя выживаемость без трансплантации костного мозга - 20-30%. Прогноз значительно благоприятнее при лечении андрогенами (анемия Фанкони) или трансплантации костного мозга.
Благоприятные факторы: лёгкое течение, положительный эффект консервативной терапии (достижение полной или частичной ремиссии через 3 мес от начала лечения), возраст больного моложе 20 лет.
Неблагоприятные факторы: тяжёлое течение, сохраняющаяся трансфузионная зависимость, минимальный гематологический ответ на лечение, присоединение инфекционных осложнений.
Гемолитическая анемия: диагностика и лечение
Лабораторные методы исследования гемолитических анемий
Общий анализ крови: анемия (чаще нормохромная), выраженный анизоцитоз, пойкилоцитоз, ретикулоцитоз, увеличение СОЭ, тромбоцитопения (при наличии AT к тромбоцитам), в мазке периферической крови - "монетные столбики" из эритроцитов.
Биохимический анализ крови: гипербилирубинемия за счёт непрямого билирубина, увеличение активности ЛДГ, гемоглобинемия, снижение содержания гаптоглобина.
Анализ мочи: уробилинурия, протеинурия, гемоглобинурия, гемосидеринурия.
Анализ кала: плейохромия (повышение содержания стеркобилина).
Специальные иммунологические исследования анемии
Обнаружение на поверхности эритроцитов неполных AT при АИГА с неполными тепловыми агглютининами. Для этого проводят прямую пробу Кумбса: антиглобулиновую сыворотку кролика, полученную путём его сенсибилизации гамма-глобулином человека, добавляют к исследуемым эритроцитам. Сыворотка не вызывает агглютинацию нормальных отмытых эритроцитов, но при присоединении антиглобулиновой сыворотки к эритроцитам, содержащим на своей поверхности неполные AT, белковые молекулы укрупняются и эритроциты агглютинируют.
Дифференциальная диагностика гемолитических анемий
Другие гемолитические анемии. Положительные серологические реакции на аутоантитела, положительная проба Кумбса свидетельствуют об АИГА. Аномальные эритроциты (сфероциты, овалоциты, дрепаноциты) в периферической крови на фоне анемии, желтухи свидетельствуют о врождённых гемолитических анемиях.
Заболевания печени (гепатиты, циррозы). Хроническое течение АИГА, где ведущий синдром - желтуха, часто напоминает клинические симптомы поражения печени. Рецидивы гемолитических кризов в анамнезе, ретикулоцитоз, положительные серологические пробы, гипербилирубинемия на фоне нормального содержания трансаминаз исключают поражение печени.
Гемобластозы. Сочетание анемии, тромбоцитопении, увеличения печени и селезёнки отмечают при лейкозах. Ведущие признаки при гемобластозах: выраженная интоксикация, увеличение периферических лимфатических узлов, наличие бластов в периферической крови (не обязательно), увеличение содержания бластных клеток на миелограмме (больше 5%).

