Остеоартроз - гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими и клиническими проявления и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондрального участка кости, синовиальной оболочки, связок, капсулы, периартикулярных мышц. В зарубежной литературе вместо термина "остеоартроз" нередко применяют более адекватный термин "остеоартрит", подчёркивающий важную роль воспалительного компонента в развитии и прогрессировании заболевания. В этой статье мы рассмотрим симптомы остеоартроза, лечение остеоартроза и основные признаки остеоартроза у человека.
Лечение остеоартроза
Лечение остеоартроза препаратами. Классификация ВОЗ.
Симптоматические препараты быстрого действия (анальгетики, НПВП, ГК внутрисуставно).
Симптоматические препараты длительного действия (хондроитин сульфат, глюкозамина сульфат, гиалуроновая кислота).
Купирование боли
С этой целью при лечении остеоартроза применяют ненаркотические анальгетики и НПВП. Парацетамол является препаратом выбора, он снижает боли у 30% больных OA, ранее принимавших НПВП. Однако по выраженности анальгезирующего эффекта парацетамол может уступать НПВП, в связи с чем предлагается дифференцированно подходить к их назначению в зависимости от выраженности болевого синдрома. При назначении НПВП необходимо учитывать влияние последних на метаболизм хрящевой ткани.
НПВП эффективны при купировании боли при OA. Появление селективных и специфических ингибиторов ЦОГ-2 (целекоксиб и др.) позволяет снизить риск возникновения побочных эффектов.
Внутрисуставное введение ГК показано для купирования синовита, однако эффективность лечения ограничивается 1-3 неделями.
Препараты замедленного действия, модифицирующие структуру суставов (хондропротективная терапия)
Лечение остеоартроза препаратами занимает как бы промежуточное положение: они воздействуют на боль и функциональное состояние суставов, и обладают определенным хондропротективным свойством. Исходя из современных представлений о патогенезе остеоартроза, хондропротекторы должны оказывать выраженное влияние на течение заболевания.
При лечении остеоартроза доказана эффективность хондроитин сульфата, гликозамин сульфата, диацереина перорально и гиалуроновой кислоты внутрисуставно. Сочетание хондропротекторов с НПВП повышает эффект лечения.
Диацереин - ингибитор синтеза и активности провоспалительного цитокина интерлейкина-1 (ИЛ-1). Длительное применение препарата для лечения остеоартроза стимулирует синтез коллагена и гликозамингликанов. Эффект в виде уменьшения болевого синдрома начинает проявляться менее чем через месяц от начала применения и сохраняется в течение нескольких месяцев после отмены.
Основной клинический эффект хондропротекторов проявляется торможением прогрессирования остеоартроза и уменьшением боли. В любом случае, препараты этой группы единственные, позволяющие активно влиять на естественное течение остеоартроза. Все больные с доказанным остеоартрозом должны получать данные средства лечения.
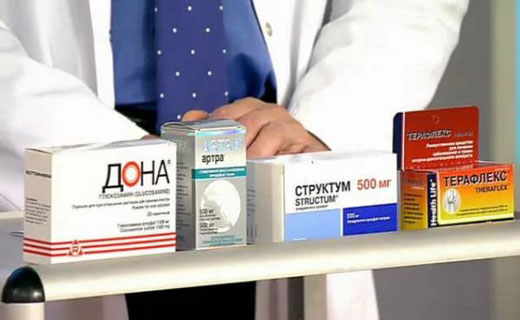
Прочие средства для лечения остеоартроза
Сюда относятся препараты для лечения остеоартроза, эффект которых не подтвержден на уровне «доказательной» медицины. Показаниями к их назначению для лечения остеоартроза обычно являются теоретические предпосылки:
- для улучшения микроциркуляции и кровообращения - пентоксифиллин 100 мг 3 раза в день, дипиридамол 75-150 мг/ сут, нифедипин 40-60 мг/сут 1 месяц с дальнейшим ежемесячным приемом в течение 10 суток, ксантинола никотинат, никошпан, нитраты, троксевазин, продектин и т.п.
- антиоксидант - витамин Е в течение месяца или 1-2 мл 10% ежедневно 20, эмоксипин 2 мл 20-25 ежедневно;
- при симптомах венозной недостаточности нижних конечностей -венорутон и др;
- при наличии спазмов мышц - миорелаксанты (тетразепам, тизанидин).
- системная энзимотерапия: вобензим по 5 таблеток 3 раза в день, флогензим по 2 таблетки 3 раза в день на протяжении 3 недель.
Физиотерапевтические методы лечения остеоартроза
При остеоартрозе рекомендуются многие физиотерапевтические методы, эффективность которых не доказана на плацебоконтролируемом уровне. Тепловые процедуры, морские, радоновые ванны показаны при остеоартрозе I-II стадии без синовита с болевым синдромом.
Ортопедическое пособие включает различные супинаторы, ортезы и пр.) лечебную артроскопию; оперативное лечение остеоартроза - корригирующая остеотомия, эндопротезирование и пр. Многие практикующие врачи недооценивают роль ортопеда в лечении остеоартроза. По современным представлениям роль терапевта (ревматолога) и ортопеда в лечении остеоартроза равноценна. Например, ортопедическая коррекция плоскостопия тормозит (предотвращает) развитие и прогрессирование остеоартроза.
Хирургическое лечение остеоартроза проводят при неэффективности медикаментозного. Эндопротезирование эффективно в 90% случаев, и "выживаемость" искусственного сустава в течение 10 лет - у 90-95% больных остеоартрозом.
Причины остеоартроза
Распространённость заболевания
Остеоартроз - самое частое заболевание суставов. Симптомами этого заболевания страдает не менее 20% населения земного шара. Заболевание обычно начинается в возрасте старше 40 лет. Рентгенологические признаки остеоартроза обнаруживают у 50% людей в возрасте 55 лет и у 80% людей старше 75 лет. Остеоартроз коленного сустава (гонартроз) чаще развивается у женщин, а тазобедренного сустава (коксартроз) - у мужчин.
Причины развития остеоартроза
Развитие симптомов остеоартроза может быть связано со многими причинами или факторами риска. Они условно подразделяются на три основные группы:
Генетические: женский пол, дефекты гена коллагена типа II, врождённые заболевания костей и суставов.
Приобретённые: избыточная масса тела, дефицит эстрогенов в постменопаузе у женщин, приобретённые заболевания костей и суставов, операции на суставах (например, менискэктомия).
Внешнесредовые: избыточная нагрузка на суставы, травмы суставов и некоторые другие.
Oстеоартроз составляет до 70% от всех ревматических болезней, диагностируется у 17,3% всего населения. За последние десятилетия нетрудоспособность вследствие OA увеличилась в 3-5 раз. Чаще развивается после 35 лет, после 60 обнаруживается у 97% лиц.
Патогенетическая основа остеоартроза - дегенерация и деструкция суставного хряща с прогрессивным снижением содержания протеогликанов под влиянием механического и биохимического повреждения в результате дисбаланса анаболической и катаболической активности хондроцитов. В основе нарушения метаболизма хряща лежат количественные и качественные изменения протеогликанов - белково-полисахаридпых комплексов, обеспечивающих стабильность структуры коллагеновой сети. Основная роль в повреждении хряща принадлежит лизосомальным протеазам (катепсинам) и матриксным металлопротеазам, разрушающим протсогликаны и коллагеновую сеть. Существенная роль в повреждении хряща принадлежит провоспалительным цитокинам.
На ранней стадии симптомов остеоартроза, как правило, в местах максимальной нагрузки образуются зоны размягчения хряща, на более поздних - фрагментация, трещины в нем. Растрескивание хряща приводит к изъявлению с обнажением подлежащей кости и отделением фрагментов, которые поступают в полость сустава в виде детрита. При истонченном хрящевом покрове распределение давления между суставными поверхностями становится неравномерным. Это ведет к локальным перегрузкам, нарастанию трения между суставными поверхностями.
Таким образом, остеоартроз развивается в результате механических и биологических причин, которые дестабилизируют в суставном хряще и субхондральной кости нормальные взаимоотношения между деградацией и синтезом хондроцитами компонентов матрикса. В основе этих процессов лежат "внутренние факторы" - генетические, эндокринные, и "внешние", преимущественно механические - ожирение, нерациональные перегрузки (профессиональные, спортивные, травмы разной степени выраженности и др.).
Признаки остеоартроза
Суставной хрящ - специализированная ткань, покрывающая костные поверхности диартрозных суставов. При остеоартрозе нарушаются важнейшие функции хрящевой ткани - адаптация сустава к механической нагрузке (сжатие при нагрузке и восстановление при её прекращении) и обеспечение движения в суставе без трения суставных поверхностей.
Хрящ состоит из двух основных элементов: соединительнотканного матрикса и хондроцитов. В свою очередь, двумя наиболее важными компонентами хрящевого матрикса являются макромолекулы коллагена различных типов (главным образом II) и протеогликана, обеспечивающие уникальные адаптационные свойства хряща.
90% протеогликана хряща представлены аггреканом. Эта молекула состоит из белкового ядра, к которому прикреплены цепи хондроитинсульфата, кератансульфата и гиалуроновой кислоты. Эта структура обеспечивает очень высокую гидрофобность, что в сочетании с низкой вязкостью делает аггрекан идеальной молекулой для противодействия нагрузке на сустав.
Хондроциты - клетки, обеспечивающие нормальное течение обменных процессов (ремоделирование) в хряще за счёт регуляции синтеза (анаболизм) и деградации (катаболизм) аггрекана и других компонентов хрящевого матрикса. В норме эти процессы находятся в сбалансированном состоянии. Полагают, что в основе патогенеза основных форм остеоартроза лежит нарушение нормального обмена хрящевой ткани с преобладанием катаболических процессов над анаболическими.
Хондроциты играют ключевую роль в патогенезе остеоартроза. Функциональная активность этих клеток тонко регулируется большим количеством биологически активных медиаторов, и сами они синтезируют медиаторы, принимающие участие в регуляции обмена хрящевой ткани в норме и при патологии. Под действием интерлейкина-1 хондроциты синтезируют протеолитические ферменты (так называемые матриксные протеиназы), вызывающие деградацию коллагена и протеогликана хряща.
Характерной особенностью хондроцитов при остеоартрозе является гиперэкспрессия ЦОГ-2 (фермента, индуцирующего синтез Пг, принимающих участие в развитии воспаления) и индуцируемой формы синтетазы оксида азота (фермента, регулирующего образование оксида азота, оказывающего токсическое действие на хрящ).
Прогрессирующая деградация хряща при остеоартрозе связана с нарушением синтеза или действия анаболических медиаторов - инсулиноподобного фактора роста I и трансформирующего фактора роста (3 хондроцитами.
О важной роли воспаления в развитии остеоартроза свидетельствуют следующие факты:
- наличие гиперплазии и мононуклеарно-клеточной инфильтрации синовиальной оболочки сустава, не отличимой от ревматоидного артрита;
- увеличение экспрессии онкопротеинов и фактора транскрипции NF-ACB, регулирующего синтез провоспалительных медиаторов;
- связь между стойким увеличением (хотя и очень умеренным) концентрации СРВ и прогрессированием остеоартроза;
- благоприятный клинический эффект внутрисуставных глюкокортикоидов и некоторых новых антиартрозных препаратов при внутрисуставном введении связывают с их способностью подавлять синтез провоспалительных медиаторов.
Симптомы остеоартроза
Основными клиническими проявлениями остеоартроза являются боль, деформация и тугоподвижность суставов. Боль имеет разнообразный характер:
- "механические боли" возникают в вечерние часы после дневной физической нагрузки и стихают к утру, что связано со снижением амортизационных способностей хряща и костных подхрящевых структур;
- непрерывные тупые ночные боли, чаще в первой половине ночи, связаны с венозным стазом в субхондральной части кости;
- "стартовые боли" - кратковременные (15-20 мин), возникают после периодов покоя и проходят на фоне двигательной активности. Обусловлены трением суставных поверхностей, на которых оседает детрит - фрагменты хрящевой деструкции. При первых движениях в суставе детрит выталкивается за завороты суставной сумки;
- постоянные боли обусловлены рефлекторным спазмом близлежащих мышц, реактивным синовитом.
- при далеко зашедшем OA в суставе часто возникает острая боль - т.н. блокада сустава. Причиной боли является наличие в суставной полости крупного костного или хрящевого фрагмента ("суставной мыши"), защемленного между суставными поверхностями.
Чаще всего в процесс вовлекаются нагрузочные суставы (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы, первый пястно-запястный сустав) и позвоночник. Наиболее важное клиническое значение имеет поражение тазобедренных и коленных суставов, являющееся основной причиной снижения качества жизни и инвалидизации больных, страдающих остеоартрозом.
При поражении коленного сустава (гонартроз) возникают боли при ходьбе (особенно при спуске с лестницы), локализующиеся в передней и внутренней частях коленного сустава, усиливающиеся при сгибании. У 30- 50% больных развивается деформация коленного сустава с отклонением его кнаружи (genu varum), нестабильность сустава.
При поражении тазобедренного сустава (коксартроз) в начале заболевания боли локализуются не в области бедра, а в колене, паху, ягодице, усиливаются при ходьбе, стихают в покое. Боли могут возникать при минимальных изменениях на рентгенограмме и связаны с мышечным спазмом. Постепенно нарастает ограничение подвижности в суставе, внутренней и наружной ротации.
Боль при остеоартрозе
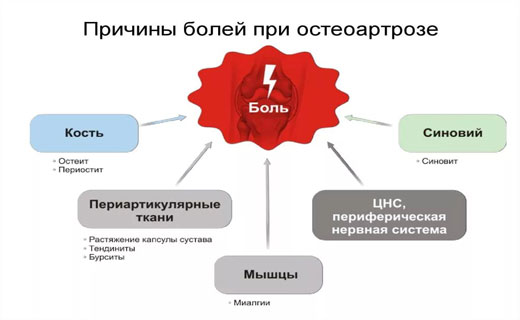
Ведущий клинический симптом остеоартроза - боль в области поражённого сустава (или суставов). Причины суставных болей многообразны. Они не связаны с поражением собственно хряща (он лишён нервных окончаний), а определяются повреждением:
- костей - остеофиты, микроинфаркты, увеличение давления в субхондральной кости и костномозговом канале;
- суставов - воспаление синовиальной оболочки и растяжение капсулы сустава;
- околосуставных тканей - повреждение связок, мышечный спазм, бурсит;
- психоэмоциональными факторами и др.
Характер болей разнообразен, но, как правило, "механический", т.е. боли усиливаются при физической активности и ослабевают в покое. О наличии "воспалительного" компонента в происхождении болей может свидетельствовать внезапное, без видимых причин, их усиление, появление ночных болей, утренней скованности (чувство вязкости "геля" в поражённом суставе), припухлости сустава (признак вторичного синовита). Иногда интенсивность боли меняется в зависимости от погодных условий (усиливается в холодное время года и при высокой влажности) и атмосферного давления, оказывающего влияние на давление в полости сустава.
Крепитация при остеоартрозе
Крепитация - характерный симптом остеоартроза, проявляющийся хрустом, треском или скрипом в суставах при движении, возникающий вследствие нарушения конгруэнтности суставных поверхностей, ограничения подвижности в суставе или блокады "суставной мышью" (фрагментом суставного хряща, свободно лежащего в суставной полости).
Увеличение объёма суставов при остеоартрозе
Увеличение объёма суставов чаще происходит за счёт пролиферативных изменений (остеофиты), но может быть и следствием отёка околосуставных тканей. Особенно характерно образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) межфаланговых суставов. Выраженная припухлость и локальное повышение температуры над суставами возникают редко, но могут появляться при развитии вторичного синовита.
В отличие от воспалительных заболеваний суставов, внесуставные проявления при остеоартрозе не наблюдают.
Патоморфология остеоартроза
Изменения хряща
На ранних стадиях остеоартроза отмечают изменение цвета хряща (из голубого в жёлтый) вследствие потери им протеогликанов. Самый ранний признак остеоартроза - появление локальных зон размягчения хряща. При дальнейшем развитии процесса в нём появляются вертикальные трещины, прогрессирующие в эрозии. Эрозирование приводит к истончению хряща. Для более выраженных стадий заболевания характерны фрагментация и расслоение хряща. Содержание протеогликанов и воды в хрящевой ткани уменьшается соответственно тяжести заболевания.
Изменения кости при остеоартрозе
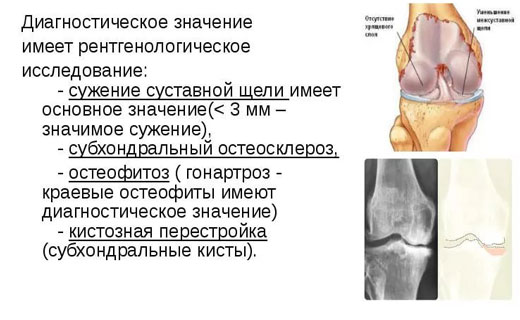
В субхондральной костной пластинке возрастает активность остеобластов и остеокластов, что ведёт к уплотнению и утолщению костной пластинки (так называемая эбурнация, т.е. образование "слоновой кости"). В субхондральной зоне рентгенологически выявляют участки остеосклероза. Пролиферация кости по краям сустава приводит к образованию в области суставной щели остеофитов (костных выростов), покрытых слоем суставного хряща (выявляют рентгенологически). Субхондральные кисты возникают на месте очагов некроза в результате проникновения синовиальной жидкости в кость через микротрещины. Синовиальная оболочка утолщается за счёт пролиферации выстилающих её клеток и инфильтрации лимфоцитами, плазматическими клетками и иногда гигантскими многоядерными клетками. Суставная капсула и связки фиброзируются.
Классификация остеоартроза
Выделяют две основные формы остеоартроза: первичный (идиопатический) и вторичный, возникающий на фоне различных заболеваний.
Диагностика остеоартроза
Лабораторные исследования остеоартроза
При первичном (идиопатическом) остеоартрозе обнаружение патологических изменений стандартных лабораторных показателей в целом не характерно. Следует иметь в виду, что у больных пожилого возраста (большинство больных с остеоартрозом) небольшое увеличение СОЭ и титров ревматоидного фактора может быть связано с возрастом и не является основанием для исключения диагноза остеоартроза.
При исследовании синовиальной жидкости выявляют её незначительное помутнение, повышение вязкости, количество лейкоцитов менее 2000 в 1 мм3, нейтрофилов менее 25%.
Инструментальные исследования остеоартроза
Рентгенологическое исследование - наиболее достоверный метод диагностики остеоартроза.
Тазобедренные суставы - неравномерное сужение суставной щели, остефиты по наружному, а позднее и по внутреннему краю вертлужной впадины и по периферии головки бедренной кости, признаки остеосклероза (уплотнение верхней части вертлужной впадины).
Коленные суставы - сужение суставной щели (больше медиальной), остеофиты в области задней части мыщелка бедренной и большеберцовой костей.
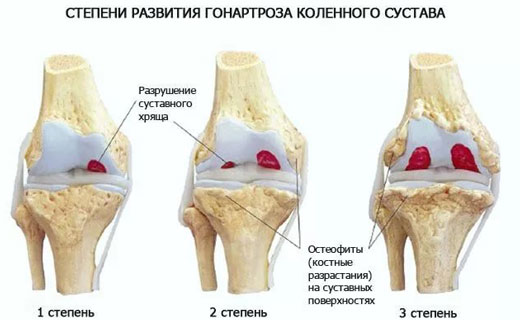
Для определения рентгенологической стадии гонартроза используют следующую классификацию:
- отсутствие рентгенологических признаков;
- сомнительные рентгенологические признаки;
- минимальные изменения (небольшое сужение суставной щели, единичные остеофиты);
- умеренные проявления (умеренное сужение суставной щели, множественные остеофиты);
- выраженные рентгенологические изменения (суставная щель почти не прослеживается, грубые остеофиты).
Диагностические критерии остеоартроза
При постановке диагноза необходимо руководствоваться разработанными Американской коллегией ревматологов (1990) диагностическими критериями.
Диагностика остеоартроза в подавляющем большинстве случаев не вызывает больших трудностей. Исключение составляют больные с атипичными проявлениями (например, поражением плечевого сустава) и признаками воспаления суставов (например, при генерализованном остеоартрозе, поражающем мелкие суставы кистей). Кроме того, иногда возникают проблемы при дифференциальной диагностике первичного и вторичного остеоартроза, связанного с метаболическими и другими заболеваниями. Наконец, необходимо иметь в виду, что рентгенологические признаки остеоартроза обнаруживают с очень высокой частотой, особенно у лиц пожилого возраста, в отсутствие клинических признаков заболевания. Поэтому при постановке окончательного диагноза нельзя ограничиваться только данными рентгенологических и лабораторных исследований - необходима всесторонняя оценка клинических проявлений и проведение при необходимости дополнительных исследований для выявления истинных причин болей в суставах.
Классификация остеоартроза
Остеоартроз - группа заболеваний, имеющих различную этиологию, но одинаковые биологические, морфологические и клинические исходы. Патологический процесс поражает не только суставной хрящ, но и распространяется на весь сустав, включая субхондральную кость, связки, капсулу, синовиальную оболочку и периартикулярные мышцы. В итоге происходит дегенерация суставного хряща с его разволокнением, образованием трещин, ульцерацией и полной его потерей. (Kuttncr К., Goldberg V.M., 1995).
Таблица 1. Классификация остеоартроза (В.А.Насонова, М.Г.Астапенко, 1989)
| I. ПАТОГЕНЕТИЧЕСКИЕ ВАРИАНТЫ 1. Первичный (идиопатический) 2. Вторичный (обусловлен дисплазией, травмами, нарушениями статики, артритами и др.) | II. КЛИНИЧЕСКИЕ ФОРМЫ 1. Полиостеоартроз: • узелковый; • безузелковый. 2. Олигоостеоартроз 3. Моноартроз 4. В сочетании с остеоартрозом позвоночника, спондилоартрозом. |
| III. ПРЕИМУЩЕСТВЕННАЯ ЛОКАЛИЗАЦИЯ. 1. Межфаланговые суставы (узелки Гебердена, Бушара). 2. Тазобедренные суставы (коксартроз). 3. Коленные суставы (гонартроз). 4. Другие суставы. | IV. РЕНТГЕНОЛОГИЧЕСКАЯ СТАДИЯ по Kellgren, Lawrence I, II, III, IV. |
| V. СИНОВИТ. • Имеется • Отсутствует | |
| VI. ФУНКЦИОНАЛЬНАЯ СПОСОБНОСТЬ БОЛЬНОГО. 1. Трудоспособность сохранена (ФН0) 2. Трудоспособность утрачена временно (ФН1) 3. Трудоспособность утрачена (ФН2) 4. Нуждается в постороннем уходе (ФН3) | |
Разновидности остеоартроза
Синовит сустава
Синовит диагностируется при увеличении сустава в объеме, нарастании боли, ограничении объема движений, локальном повышении кожной температуры над пораженными суставами. Весь перечень этих признаков не обязателен. В частности, для гонартроза с синовитом характерны умеренная или сильная боль, усиливающаяся через 5-10 мин после начала ходьбы и редко исчезающая в покое.
Синовит важно диагностировать как можно раньше для предотвращения необратимых изменений по следующим критериям:
- Наличие внутрисуставного выпота, локальная гиперемия, гипертермия, отечность;
- Особенности болей: внезапное усиление, пробуждение ночью от боли, утренняя скованность свыше 15 мин., боли усиливаются при нагрузке на сустав, а не только при продолжительной работе. Затем развивается ограничение движения в суставе, контрактуры капсулы, мышечный спазм и механический блок, создаваемые несовпадением суставных поверхностей.
Скованность (затруднение первых движений, феномен «замороженного» сустава после периода покоя) при OA менее 30 минут.
Крепитации обнаруживают при пальпации пораженного сустава, в поздних стадиях OA их можно услышать на расстоянии. Причиной их возникновения, вероятно, является шероховатость суставных поверхностей и образование газовых пузырьков в синовиальной жидкости, которые «лопаются» при движении.
Признаки деструкции хряща, кости и окружающих мягких тканей обнаруживают па поздних стадиях OA. Наиболее часто встречаются варусная деформация, слабость связочного аппарата, нестабильность суставов.
Гонартроз
Остеоартроз коленного сустава (гонартроз) чаще двусторонний. Типично усиление болей при ходьбе по лестнице. Определяется болезненность при пальпации сустава, чаще медиально по ходу суставной щели, атрофия четырехглавой мышцы бедра. Поражение сустава приводит к развитию варусной деформации сустава, реже - вальгусной. Часто обнаруживают признаки синовита: усиление болей, появление боли в покое и «стартовой» боли, утренней скованности до 30 минут. В области сустава локальные гипертермия и экссудативные проявления, возможно наличие выпота в полости сустава.
Течение остеоартроза коленных суставов хроническое, прогрессирующее с медленным нарастанием симптомов.
Коксартроз
Остеоартроз тазобедренного сустава (коксартроз) наиболее часто поражает лиц в возрасте 40 - 60 лет. Предрасполагающими факторами являются его врожденная дисплазия, дисплазия вертлужной впадины. Чаще встречается одностороннее поражение. Проявляется болью в бедре, ягодице, паху, при ходьбе и опоре на ногу, скованность в суставе после периода покоя, болезненное ограничение объема движений. На поздних стадиях появляется хромота в связи с укорочением ноги, при двухстороннем поражении - «утиная походка». Развивается атрофия мышц бедра и ягодицы.
Течение коксартроза хроническое, прогрессирующее. Наиболее частыми осложнениями коксартроза являются деструкция костной ткани, асептический некроз головки бедренной кости, протрузия вертлужной впадины, разрушение кист области вертлужной впадины.
Остеоартроз суставов кистей
Остеоартроз суставов кистей поражает дистальные, реже - проксимальные межфаланговые суставы и запястно-пястный сустав большого пальца. Чаще болеют женщины в климактерическом периоде. Характерны узелки Гебердена (дистальные межфаланговые суставы) и узелки Бушара (проксимальные межфаланговые суставы), которые представляют собой узловатые утолщения чаще на верхнелатеральной поверхности суставов. Узелки болезненны, часто сопровождаются явлениями синовита с локальными гипертермией, экссудативными проявлениями, иногда, гиперемией. Характерна скованность длительностью до 30 минут, как утренняя, так и после периода покоя.
С течением времени явления синовита стихают, припухлость над суставами становится твердой, приобретает узловатый характер, объем движений уменьшается.
Остеоартроз позвоночника
Следует различать спондилоартроз (остеоартроз апофизарных суставов позвоночника) и остеохондроз (дегенерация межпозвоночных дисков). Они способствуют возникновению друг друга и сосуществуют в одной и той же зоне позвоночника.
Остеоартроз наиболее часто поражает шейный и поясничный отделы позвоночника. Характерен «механический» характер боли - появление или усиление их при движении, длительном сидении, стоянии.
Осложнением остеоартроза позвоночника является сдавливание нервных корешков остеофитами, что сопровождается чувствительными и двигательными нарушениями. При сдавлении позвоночных артерий нарушается кровоснабжение головного мозга с соответствующей симптоматикой.
Генерализованным остеоартрозом называют остеоартроз с поражением трех и более суставных групп с обязательным вовлечением коленных, тазобедренных суставов, апофизарных суставов позвоночника и суставов кистей и стоп.

